Informació pràctica
Estructura i funció del cos humàpP@)
Els sistemes de l’estructura i funció del cos humà, més directament relacionats amb aquests signes i símptomes són:
La persona, home o dona, de qualsevol edat o condició, és un ésser multidimensional integrat, únic i singular, de necessitats característiques, i capaç d’actuar deliberadament per assolir les fites que es proposa, d’assumir la responsabilitat de la seva pròpia vida i del seu propi benestar, i de relacionar-se amb si mateix i amb el seu ambient en la direcció que ha escollit.
La idea de ser multidimensional integrat inclou les dimensions biològica, psicològica, social i espiritual, totes les quals experimenten processos de desenvolupament, i s’influencien mútuament. Cadascuna de les dimensions en què es descriu a la persona es troba en relació permanent i simultània amb les altres, formant un tot en el qual cap de les quatre es pot reduir o subordinar a una altra, ni pot ser considerada de forma aïllada. Per tant, davant de qualsevol situació, la persona respon com un tot amb una afectació variable de les seves quatre dimensions. Cada dimensió comporta una sèrie de processos, alguns dels quals són automàtics o inconscients i d’altres, per contra, són controlats o intencionats.
Tenint sempre en ment aquest concepte de persona, i només amb finalitats didàctiques, es poden estudiar aïlladament les modificacions o alteracions d’alguns dels processos de la dimensió biofisiològica (estructura i funció del cos humà) en diverses situacions.
Signes i símptomes relacionatspP@)
Els signes i els símptomes que poden acompanyar la febre són variats.
Els classifiquem segons:
1. Les etapes de la febre.
2. Els signes i símptomes segon els sistemes del cos humà que s’hi veuen involucrats.
1. Signes i símptomes en les etapes de la febre
Es poden apreciar tres etapes:
1.1 Etapa prodròmica o de començament (fase freda o de calfreds)
- Augment de la freqüència cardíaca (taquicàrdia).
- Augment de la tensió arterial.
- Augment de la freqüència i la profunditat respiratòries.
- Augment del metabolisme corporal.
- Cefalea (mal de cap), malestar general i cansament.
- Tremolors.
- Pell freda i pàl·lida, amb aspecte de “pell de gallina”.
- Sensació de fred.
- Absència de sudoració.
1.2 Etapa d’altiplà o estat
- Absència de calfreds.
- La pell està calenta i envermellida.
- Ulls brillants (aspecte vidriós).
- Augment de la freqüència cardíaca (taquicàrdia).
- Augment de la freqüència respiratòria (taquipnea).
- Augment de la tensió arterial.
- Set intensa, deshidratació lleu o moderada.
- Cefalea (mal de cap) i miàlgies (dolors musculars).
- Astènia (sensació de cansament).
- Somnolència, agitació, deliri o convulsions.
1.3 Etapa de descens o declinació
- Sudoració intensa.
- Pell ben irrigada i calenta.
- Tensió arterial disminuïda o normalitzada respecte a l’augment de l’etapa anterior.
- Freqüència respiratòria normalitzada.
2. Signes i símptomes segon els sistemes del cos humà que s'hi veuen involucrats
Sistema Cardiovasculars:
- Taquicàrdia: augment de la freqüència cardíaca per sobre de 100 batecs per minut. Per cada grau d’elevació tèrmica es produeix un augment d’entre 10 i 15 batecs per minut. La taquicàrdia permet que arribi més sang als teixits, fet que resulta necessari perquè puguin fer front a les necessitats energètiques superiors que provoca la febre.
- Increment de la despesa cardíaca: la despesa cardíaca és la quantitat de sang que bombeja el cor cada minut. Aquest increment junt amb la taquicàrdia, permet que arribi més sang als teixits, fet que resulta necessari perquè puguin fer front a les necessitats energètiques superiors que provoca la febre.
Sistema Respiratori:
• Taquipnea (augment de la freqüència respiratòria) i augment de la profunditat respiratòria: l’augment de l’activitat respiratòria és estimulat per l’augment de temperatura de la sang que rega el centre respiratori i permet fer front a la demanda superior d’oxigen per part de l’organisme durant la febre.
Sistema nerviós:
- Mal de cap (cefalea): la cefalea per febre sol ser pulsativa en l’inici de la reacció tèrmica, després es transforma en un dolor sord d’intensitat variable. S’agreuja amb els moviments corporals.
- Somnolència i estupor: la febre elevada s’acompanya habitualment de somnolència (estat entre la vigília i el son), que es caracteritza per unes ganes excessives de dormir i, ocasionalment, d’estupor (estat mental en el qual hi ha una pèrdua de la consciència; únicament es respon a estímuls dolorosos molt intensos i precedeix a l’estat de coma).
- Excitació, deliri i convulsions: aquests símptomes apareixen de forma excepcional en els episodis febrils. Es poden donar sobre tot en infants quan la febre és molt alta, en persones amb un consum elevat d’alcohol i en gent gran. La febre és responsable, a vegades, del deliri (alteració mental caracteritzada per desorientació, confusió, inquietud, por i ansietat).
Sistema locomotor:
- Artràlgies: dolors articulars produïts per rigidesa de les articulacions.
- Miàlgies: dolors musculars generalitzats. Poden ser el signe de malalties que afecten tot el cos, tal com passa en algunes malalties infeccioses.
- Astènia: sensació de cansament, fatiga i falta d’energia per fer les activitats diàries.
- Anorèxia: pèrdua de gana passatgera. La gana se sol recuperar un cop s’ha resolt la febre.
- Sensació de sacietat i/o indigestió: sensació d’estar tip.
- Alteració del ritme intestinal: pot haver-hi diarrea o restrenyiment.
- Set, boca seca i llengua saburral: la llengua saburral és una llengua que presenta un dors augmentat de mida i de color blanquinós.
- Orina escassa i de colori intens: en augmentar la pèrdua de líquids a través de la suor es redueix la quantitat eliminada en l’orina, la qual cosa fa que sigui més concentrada i d'un color més intens.
Sistema metabòlic:
- Augment del metabolisme corporal: el metabolisme és el conjunt de reaccions físiques i químiques que es produeixen en tots els éssers vius amb la finalitat d’aconseguir energia en els nutrients. Amb la febre, el metabolisme augmenta pel consum energètic superior de l’organisme. Cada grau de temperatura corporal augmentat incrementa entre un 10 i un 15 % el metabolisme.
Sang i sistema immune:
- Alteració d’alguns valors dels components en la sang: El paràmetre analític que amb més freqüència s’altera amb la febre és el que correspon als leucòcits (cel·lules sanguínies la funció principal de les quals és protegir l’organisme contra les infeccions i fer-los front quan es produeixen). En alguns tipus de febre pot no haver-hi cap alteració analítica.
Sistema endocrí:
- Alteració d’alguns valors hormonals en la sang: determinades hormones, com l’hormona estimulant de la tiroide, l’antidiürètica i els esteroides, augmenten els seus valors a la sang per augmentar el metabolisme corporal, i això desencadena un augment de la temperatura en l’organisme que permet mantenir una temperatura corporal equilibrada.
Com es mesura pP@)
1. Unitats de mesura
La temperatura és una magnitud física que expressa el grau o nivell de calor o de fred dels cossos o de l’ambient. Encara que hi ha més unitats de mesura, les més habituals són els graus Celsius o centígrads i els graus Fahrenheit.
Els graus Celsius o centígrads es representen amb el símbol ºC i s’utilitzen a gairebé tot el món (excepte als Estats Units). L’escala Celsius va ser proposada el 1742 per Anders Celsius, físic i astrònom suec. En aquesta escala, el punt de congelació de l’aigua correspon a 0 ºC i el seu punt d’ebullició a 100 ºC (totes dues mesures preses a una atmosfera de pressió); l’escala es divideix en 100 parts iguals, cadascuna de les quals correspon a un grau centígrad.
El grau Fahrenheit és una unitat de mesura que equival a 5/9 d’un grau centígrad i es representa amb el símbol ºF. Aquesta escala es fa servir quasi exclusivament als Estats Units i va ser proposada el 1724 per Gabriel Fahrenheit, físic alemany. En aquest cas, s’utilitza la dissolució de clorur amònic com a referència. La seva temperatura de congelació correspon a 32 ºF, i la d’evaporació, a 212 F. L’escala es divideix en 180 parts iguals, cadascuna de les quals correspon a un grau Fahrenheit.
Les fórmules per a la conversió d’una escala a l’altra són les següents:
Per passar de graus centígrads a graus Fahrenheit: (ºC × 9/5) + 32= ºF
Per passar de graus Fahrenheit a graus centígrads: (ºF - 32) × 5/9= ºC
2. Instruments de mesura
Tot i que es pot saber que algú té febre només tocant-li el front, cal objectivar-ho mitjançant l’ús del termòmetre.
Els termòmetres usats habitualment a Espanya fan servir l’escala de graus Celsius o centígrads i permeten mesures entre els 35 ºC i els 42 ºC, amb divisions de dècimes de grau.
Tipus de termòmetres: 2.1 Termòmetre de vidre; 2.2 Electrònic o digital; 2.3 Termòmetre infraroig
2.1 Termòmetre de vidre (amb un líquid mesurador)
2.1.1. Termòmetre de mercuri
Els termòmetres de mercuri estan subjectes des del 10 de juliol de 2007 a una modificació legislativa del Parlament Europeu i a Espanya van deixar de fabricar-se des d’abril del 2009. Aquesta mesura es deu als efectes nocius del mercuri sobre el medi ambient i sobre la salut de les persones.
La modificació legislativa no afecta als termòmetres que estan actualment en ús i, de fet, es continuen fent servir.
Veure imatge: Termòmetre de mercuri
El termòmetre de mercuri està format per un capil·lar de vidre d’un diàmetre uniforme en l’interior del qual hi ha el mercuri. El mercuri, en augmentar la temperatura, es dilata i puja pel capil·lar, i marca la temperatura a l’escala numèrica dibuixada al llarg del capil·lar de vidre.
Els termòmetres de mercuri segons la forma de l’extrem inferior poden ser:
- De punta llarga (bulb allargat).
- De punta curta i arrodonida (bulb arrodonit).
- De punta en forma de pera (bulb en forma de pera).
És important recordar que la temperatura rectal mai no s’ha de mesurar amb el termòmetre de punta llarga (termòmetre bucoaxil·lar).
2.1.2 Termòmetre d'alcohol
El termòmetre d’alcohol funciona de manera similar a la del termòmetre de mercuri, si bé no està subjecte a modificacions legislatives i es continua comercialitzant. Es tracta d’un tub capil·lar de vidre, d’un diàmetre interior molt petit (gairebé como el d’un cabell), de parets gruixudes i que en un dels extrems té una dilatació, coneguda com a bulb, que està plena d’alcohol. Com que l’alcohol és una substància que es dilata o es contrau amb els canvis de temperatura, puja o baixa dins del tub capil·lar, i indica exactament la temperatura en una escala marcada a la paret del tub.
2.1.3. Termòmetre de gal·li
La forma de funcionament del termòmetre de gal·li és similar a la del termòmetre de mercuri. Consisteix en un tub de vidre que té com a líquid de medició un aliatge de gal·li, metall amb un gran coeficient de dilatació. Entre els seus avantatges, en destaca la precisió i el fàcil maneig. Com a inconvenient, el temps de medició necessari és d’uns tres minuts.
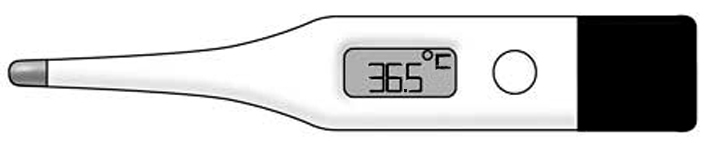
2.2. Electrònic o digital
En l’interior del termòmetre electrònic o digital hi ha uns sensors que transformen els valors d’una escala analògica a una altra de digital, la qual cosa permet visualitzar la temperatura en graus centígrads en la pantalla exterior.
Proporciona la forma més senzilla i ràpida de mesurar la temperatura, per la qual cosa és el termòmetre més utilitzar quan es tracta de nens.
Tipus de termòmetres digitals:
2.2.1 Termòmetre digital de bolígraf
2.2.2 Xumet tèrmic
2.3 Termòmetre infraroig
Tots els objectes emeten radiacions infraroges (radiacions que es troben entre les radiacions visibles i les ones de radio). Fa 50 anys que van aparèixer els primers termòmetres per infraroigs, que utilitzen gairebé exclusivament un sensor òptic que mesura l’energia tèrmica emesa per l’objecte. El senyal analògic del sensor es transforma fins que apareix en una pantalla la medició en graus Celsius o Fahrenheit. Aquest tipus de termòmetre es pot utilitzar en qualsevol part del cos, però el seu ús més habitual és en el conducte auditiu.
2.3.1. Termòmetre timpànic
El termòmetre timpànic funciona amb un sistema de rajos infraroigs que determina la temperatura de la membrana timpànica. Com a avantatges, destaquen la rapidesa, la fiabilitat i el fet que permet obtenir una temperatura similar a la central sense utilitzar mètodes invasius. No hi ha consens sobre el seu ús quan hi ha processos infecciosos a l’orella, tipus otitis.
2.3.2. Termòmetre frontal
El termòmetre frontal permet mesurar la temperatura de la superfície de la pell sobre l’arteria temporal (arteria principal del cap que es troba sobre la templa), sense entrar en contacte directe amb la persona, a una distància aproximada de cinc centímetres. Com a avantatges, destaquen la fiabilitat, el seu fàcil ús i el fet de poder obtenir una lectura de la temperatura semblant a la central sense utilitzar mètodes invasius. Avui dia també existeixen accessoris per a dispositius mòbils que converteixen els telèfons en termòmetres (Thermodock®). El termòmetre funciona per infrarojos, es col·loca a uns cinc centímetres de la zona frontal de la persona i mesura la temperatura corporal. Amb la incorporació del dispositiu al telèfon, s'afegeixen avantatges com ara disposar d'una memòria per emmagatzemar perfils d'usuaris diversos o fer un seguiment de l'evolució de la temperatura.
3. On es mesura la temperatura?
La temperatura es pot prendre en diferents zones: recte, boca, templa (artèria temporal), orella, axil·la i engonal. Les zones bucal, rectal, timpànica i frontal donen una idea més precisa de la temperatura real de l’organisme i permeten parlar de “temperatura interna”.
En general, la temperatura rectal sol ser entre 0,3 i 0,5 ºC superior que l’oral, i l’oral entre 0,3 i 0,5 ºC superior l’axil·lar; per tant, la diferència entre la temperatura rectal i axil·lar és entre 0,5 ºC i 1 ºC.
El gràfic següent és una comparativa entre els diferents llocs on prendre la temperatura i els paràmetres de comoditat, precisió i seguretat.
| Comoditat | Precisió | Seguretat | |
|---|---|---|---|
| Temperatura rectal | + | +++ | ++ |
| Temperatura oral | ++ | ++ | + |
| Temperatura axil·lar | +++ | + | +++ |
4. Cóm mesurar la temperatura?
4.1 Amb el termòmetre de vidre; 4.2 Amb el termòmetre digital tipus vidre; 4.3 Amb el termòmetre d'infraroig
4.1 Amb el termòmetre de vidre (mercuri, alcohol i gal·li)
Passos que cal seguir:
- Abans de prendre la temperatura, rentar-se les mans, independentment d’on s’hagi de prendre.
- Netejar el termòmetre amb aigua i sabó abans d’utilitzar-lo.
- Baixar el líquid mesurador (mercuri, alcohol o gal·li) fins al nivell inferior de la graduació.
- Col·locar el termòmetre específic segons la zona triada per prendre la temperatura. El termòmetre bucoaxil·lar no s’ha d’utilitzar per mesurar la temperatura rectal perquè la forma del bulb allargada pot danyar la mucosa rectal.
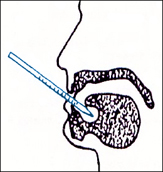
- Si es pren la temperatura oral:
- Utilitzar el termòmetre bucoaxil·lar, les característiques del qual són bulb recte i allargat.
- Esperar de 20 a 30 minuts després que la persona hagi menjat o begut. Assegurar-se que la boca és buida i neta.
- Col·locar el termòmetre sota la llengua subjectant-lo amb els llavis.
- Demanar a la persona que es relaxi i respiri amb normalitat pel nas.
- Recordar-li que no ha de fermar les dents (per evitar que el termòmetre es trenqui).
- Mantenir el termòmetre dins la boca uns tres minuts abans de fer-ne la lectura.
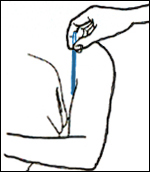
- Si es pren la temperatura axil·lar:
- Utilitzar el termòmetre bucoaxil·lar, les característiques del qual són bulb recte i allargat.
- Si l’axil·la és humida, eixugar-la amb un drap.
- Col·locar el termòmetre en el centre de l’axil·la i mantenir el braç de la persona sobre el pit.
- Mantenir el termòmetre en aquesta posició durant cinc minuts.
- Si es pren la temperatura rectal:
- Utilitzar el termòmetre rectal, les característiques del qual són bulb curt i arrodonit.
- Abans de col·locar-lo a la zona, el bulb del termòmetre s’ha d’haver lubricat lleugerament, ja que el lubricant facilita que s’insereixi el termòmetre en el recte sense que es danyi la mucosa rectal.
- Si és una persona adulta, la posició adequada és de costat, tot aixecant la natja superior amb la mà no dominant, la qual cosa facilita que s’introdueixi el termòmetre.
- Si es tracta d’un nen, la posició més adequada és bocaterrosa, i és convenient l’ajut d’una altra persona.
- Si es tracta d’una persona adulta, demanar-li que inspiri (que agafi aire profundament), ja que la inspiració relaxa l’esfínter anal i això facilita que s’introdueixi el termòmetre. Si es tracta d’un nen, intentar que estigui tranquil i còmode.
- Amb la mà dominant, inserir el termòmetre en el recte aproximadament entre 1 i 2 cm en el cas de nens, i entre 2 i 3 cm en el cas de persones adultes. Si es nota alguna resistència, retirar-lo immediatament i utilitzar una altra zona per prendre la temperatura.
- Mantenir el termòmetre en aquesta posició durant tres minuts.
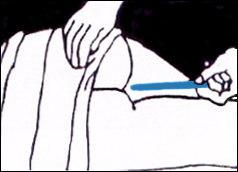
- Retirar el termòmetre de la zona on s’ha pres la temperatura.
- Fer la lectura de l’escala col·locant el termòmetre a l’altura dels ulls.
- Rentar el termòmetre amb aigua i sabó abans de desar-lo.
4.2 Amb el termòmetre digital tipus bolígraf
Passos que cal seguir:
- Abans d’utilitzar el termòmetre digital, cal llegir les instruccions d’ús del fabricant.
- Rentar-se les mans abans de prendre la temperatura.
- Comprovar que el termòmetre estigui net.
- Comprovar que les lectures anteriors s’hagin esborrat per evitar lectures errònies posteriors.
- Col·locar el termòmetre en la zona triada per prendre la temperatura:
- Si es pren la temperatura oral:
- Esperar de 20 a 30 minuts després que la persona hagi menjat o begut. Assegurar-se que la boca és buida i neta.
- Col·locar l’extrem del termòmetre sota la llengua i demanar a la persona que tanqui els llavis.
- Recordar-li que no ha de fermar les dents i demanar-li que respiri amb normalitat pel nas.
- Mantenir-hi el termòmetre fins que s’hagi finalitzat la lectura.
- Si es pren la temperatura axil·lar:
- En cas que l’axil·la estigui humida, eixugar-la amb un drap.
- Col·locar el termòmetre en el centre de l’axil·la i mantenir el braç de la persona sobre el pit.
- Mantenir-hi el termòmetre fins que s’hagi finalitzat la lectura.
- Si es pren la temperatura rectal:
- Si és una persona adulta, la posició adequada és de costat, tot aixecant la natja superior amb la mà no dominant, la qual cosa facilita que s’introdueixi el termòmetre.
- Si es tracta d’un nen, la posició més adequada és bocaterrosa, i és convenient l’ajut d’una altra persona.
- Si es tracta d’una persona adulta, demanar-li que inspiri (que agafi aire profundament), ja que la inspiració relaxa l’esfínter anal i això facilita que s’introdueixi el termòmetre. Si es tracta d’un nen, intentar que estigui tranquil i còmode.
- Amb la mà dominant, inserir el termòmetre en el recte aproximadament entre 1 i 2 cm en el cas de nens, i entre 2 i 3 cm en el cas de persones adultes. Si es nota alguna resistència, retirar-lo immediatament i utilitzar una altra zona per prendre la temperatura.
- Mantenir el termòmetre digital fins que avisi que s’ha finalitzat la lectura (sol ser mitjançant un xiulet o un parpelleig segons el model de termòmetre).
- Retirar el termòmetre de la zona on s’ha pres la temperatura.
- Fer la lectura de la temperatura.
- Netejar el termòmetre (segons els consells del fabricant) i desar-lo. És aconsellable esborrar la lectura per evitar lectures errònies posteriors.
4.3 Amb el termòmetre d'infraroigs
- Abans de fer servir el termòmetre d’infraroigs és necessari llegir les instruccions d’ús del fabricant.
- Rentar-se les mans abans de prendre la temperatura.
- Comprovar que el termòmetre estigui net.
- Si s’utilitza el termòmetre timpànic:
- Introduir la sonda en el conducte auditiu, fent una pressió suau però ferma.
- Estirar el pavelló auricular cap amunt i cap enrere.
- Deixar el termòmetre en posició perquè faci la lectura exacta.
- No moure el termòmetre timpànic fins que avisi que ha finalitzat la lectura (sol ser un xiulet o un parpelleig, segons el modelo de termòmetre).
- Retirar el termòmetre i mirar el resultat.
- Guardar adequadament el termòmetre.
- Si s’utilitza el termòmetre frontal
- Comprovar que la pell estigui neta i seca (sense cabells ni suor).
- Fer la medició seguint les instruccions del fabricant.
- Col·locar el termòmetre frontal (depenent de la marca comercial):
- A una distància aproximada d’uns cinc centímetres a l’altura de la templa (entre la cella i el naixement dels cabells), i esperar uns segons fins que avisi que s’ha fet la lectura (sol ser amb un xiulet).
- En contacte amb la pell de la templa (entre la cella i el naixement dels cabells) i esperar uns segons fins que avisi que s’ha fet la lectura (sol ser amb un xiulet).
- Retirar el termòmetre i mirar el resultat.
- Guardar adequadament el termòmetre.
TractamentpP@)
El tractament de la febre té dos pilars fonamentals:
- El tractament de la febre pròpiament dit i el de les seves manifestacions associades
- El tractament de la causa
1. Tractament de la febre i de les seves manifestacions associades
El tractament té tres tipus de mesures:
1.1 Mesures generals.
1.2 Mesures físiques.
1.3 Mesures farmacològiques.
1.1 Mesures generals:
- Durant la fase de calfreds.
- Limitar l'activitat física i les fonts d'estrès emocional.
- Mantenir la temperatura ambiental entre 21-22 ºC.
- Si la persona té calfreds, no s'ha de treure la roba i se li han d'oferir mantes i roba suplementària.
- Hidratar amb aigua i sucs.
- Proporcionar una dieta tova i rica en nutrients.
- Durant les fases d'altiplà i declinació
- Limitar l'activitat física i les fonts d'estrès emocional.
- Mantenir la temperatura ambiental entre 21-22 ºC.
- Evitar l'excés d'abric sense provocar calfreds.
- Mantenir seques les peces de vestir i la roba de llit.
- Hidratar amb aigua i sucs.
- Proporcionar una dieta tova i rica en nutrients.
- Mantenir les mucoses de la boca netes i humides.
1.2. Mesures físiques:
L’ús de mesures físiques per fer baixar la febre no sembla ben fonamentat.
Les mesures físiques com a únic tractament estan indicades en la hipertèrmia (per exemple, en un cop de calor), situació en què el centre termoregulador hipotalàmic no és capaç de controlar l’excés de temperatura corporal o no pot generar els estímuls necessaris per corregir les variacions tèrmiques; tot això condueix a un guany de calor corporal.
Hi ha diferents mesures físiques per aconseguir la disminució tèrmica (en els casos d'hipertèrmia):
- Banys d’aigua tèbia: 2 ºC per sota de la temperatura corporal que tingui la persona.
- Ruixar la pell amb aigua tèbia.
- Aplicar sobre la superfície cutània tovalloles o compreses amarades amb aigua tèbia.
- Aplicar fonts d’aire (ventilador).
1.3 Mesures farmacològiques:
Els fàrmacs que s’utilitzen per tractar la febre s’anomenen antitèrmics o antipirètics. Tenen com a objectiu reduir el punt d’ajust hipotalàmic i facilitar la pèrdua de calor. Els fàrmacs antitèrmics milloren els símptomes que acompanyen la febre. El seu ús està indicat quan la febre no és ben tolerada. Els fàrmacs antitèrmics no són efectius en la hipertèrmia, en aquests casos estan indicades les mesures físiques.
L'efecte farmacològic dels antitèrmics o antipirètics és òptim al cap d'una hora d’administrar-se per via oral. De mitjana, els antitèrmics abaixen la temperatura corporal de partida d'1 ºC a 1,5 ºC; així, si la temperatura era de 39,5 ºC, després de l'antitèrmic ha de ser de 38,5 ºC a 38 ºC).
Si el descens de la febre és més marcat, és probable que la causa sigui una oscil·lació natural de la temperatura en el curs de la malaltia i no l’efecte del medicament.
Els antitèrmics no redueixen la temperatura per sota de les xifres normals, ni en el cas que per error s'administrin dosis superiors a les recomanades. Per tant, si una persona pren un antitèrmic sense tenir febre, no patirà una hipotèrmia.
L’acció dels fàrmacs antitèrmics és purament transitòria, en el sentit que la febre reapareix o es torna a apujar quan s’atura l’efecte antitèrmic. Això es deu al fet que la causa productora de la febre no s’elimina o es neutralitza.
Fàrmacs antitèrmics:
- Paracetamol:
La seva acció és:- Antitèrmica o antipirètica (abaixa la temperatura).
- Analgèsica (combat el dolor).
- Escassament antiinflamatòria.
- Àcid acetilsalicílic (aspirina®):
La seva acció és:- Antitèrmica o antipirètica (abaixa la temperatura).
- Analgèsica (combat el dolor).
- Antiinflamatòria.
L’ús de medicaments que contenien àcid acetilsalicílic, en nens menors de 16 anys amb processos febrils, grip o varicel·la, s’associa amb l’aparició de la síndrome de Reye. Per aquest motiu, el juny del 2003 l’Agència Espanyola del Medicament va informar de la suspensió de la comercialització de les especialitats farmacèutiques d’ús exclusiu infantil que contenien àcid acetilsalicílic o salicilats i que no requerien prescripció mèdica.
- Ibuprofeno:
La seva acció és:- Antitèrmica o antipirètica (abaixa la temperatura).
- Analgèsica (combat el dolor ).
- Antiinflamatòria.
- Metamizol:
La seva acció és:- Antitèrmic o antipirèctic (fan baixar la temperatura)
- Analgèsic (combaten el dolor)
En totes dues accions, és més potent que el paracetamol.
El metamizol no sol ser tractament de primera elecció; s’utilitza en casos en què les altres mesures farmacològiques han fracassat, en casos d’intolerància a altres antipirètics i en casos més greus.
2. Tractament de la causa
Encara que no sempre es coneix la causa de la febre i, per tant, no és possible tractar-la, quan sí que se’n coneix la causa, el tractament inclou mesures dirigides a controlar, reduir o eliminar-ne l’origen; per exemple, quan s’administren antibiòtics davant d’infeccions, com ara la pneumònia, que produeixen un estat febril. Òbviament, amb l’antibiòtic es pretén eliminar els agents patògens responsables de la infecció en qüestió, no lluitar contra la febre.
Control de la situació de salutpP@)
Per tenir un bon control de la situació de salut, a més d’aplicar les pautes d’actuació recomanades en cas de febre, és necessari saber en quines situacions s’ha de consultar amb el professional de la salut.
Algunes de les principals són:
1. En nadons, 2. En nadons i infants fins a dos anys, 3. En adults joves i madurs, 4. En adults ancians, 5. En qualsevol grup d'edat.
1. En nadons:
- Fins als dos mesos, quan la temperatura rectal (central) sigui igual o superior a 38 ºC.
- Amb més de dos mesos, quan la temperatura rectal (central) sigui igual o superior a 38,8 ºC.
- De sis mesos a un any, quan la temperatura rectal (central) sigui igual o superior a 39,4 ºC.
- En qualsevol moment quan:
- La febre no disminueix 1 hora després d’administrar l’antitèrmic.
- S’acompanya d’irritabilitat o plors continuats, resulta difícil despertar-lo o té la nuca rígida.
- Ha presentat una convulsió febril.
- Té taques fosques a la pell (petèquies).
- Manifesta dificultat per respirar.
- El nen pateix, a més, una malaltia important: cardíaca, renal, metabòlica, etc.
2. En nadons i infants fins a dos anys:
- Quan la febre duri més de dos dies.
- Quan, junt amb la febre, hi hagi símptomes com somnolència, obnubilació o estupor.
3. En adults joves i madurs:
- Quan la temperatura és superior a 40 ºC.
- Quan la febre no desapareix amb les mesures farmacològiques recomanades després de tres dies d’utilització.
- Quan hi ha malalties prèvies, com ara malalties cardíaques, hepàtiques, renals, processos tumorals, malalties del sistema immunitari (per exemple, VIH), malalties endocrines (per exemple, diabetis), etc.
- Quan es fan tractaments farmacològics del tipus corticosteroides (hormones utilitzades en processos que s’acompanyen d’inflamació; com ara processos al·lèrgics, respiratoris, reumàtics, oftàlmics, etc.), ja que poden suprimir o modificar la resposta immunitària de l’organisme.
- Quan es tracta d’una dona embarassada o en període de lactància.
4. En adults ancians:
- En aquest grup d'edat la presència de la febre en alguns casos presenta peculiaritats. La febre és un signe important per al diagnòstic d'una infecció, però pot no presentar-se en un 20-30 % d'ancians amb infeccions greus.
Amb l'envelliment es produeixen canvis en el sistema immunològic que fan l'ancià més vulnerable a les infeccions. La presència de més d'una malaltia crònica, l'ús de diversos fàrmacs i la malnutrició són freqüents en aquest grup d'edat. Tot això, unit a una menor reserva funcional dels òrgans i sistemes, i a una menor defensa local davant de les infeccions, en determina la presentació atípica.
5. En qualsevol grup d’edat:
- Quan junt amb la febre apareixen altres símptomes com ara:
- mal de cap molt fort
- vòmits continuats
- dificultat per respirar
- rigidesa de nuca
- sensibilitat no habitual a la llum, desorientació o canvis en el comportament habitual
 Comentaris
Comentaris
Llistat
No es necesario bajar la fiebre en todas las circunstancias. Si la temperatura es igual o inferior a 38 ºC y su estado general es bueno (continúa con su actividad normal), no es preciso administrar antitérmicos ni aplicar otras medidas. Tan sólo debe controlarse la temperatura con frecuencia para comprobar si se mantiene o ha subido.
No valorar si el niño tiene fiebre poniéndole la mano en la frente. Es preciso utilizar el termómetro, y, si éste es de mercurio, es importante agitarlo bien hasta que el mercurio baje. Hay que permanecer al lado del niño mientras lo tiene puesto (de 3 a 5 minutos) ya que al ser de vidrio podría romperse.
Básicamente debes mantener las medidas tanto fisicas como farmacológicas para bajar la fiebre de la niña.
Recuerda consultar a un profesional de la salud:
- Cuando la fiebre dure más de dos días.
- Cuando, junto con la fiebre, haya síntomas como somnolencia, obnubilación, estupor.
Bibliografia
Bibliografia consultada
- Botella Dorta C. Determinación de la temperatura corporal.[monografía en Internet].
Servicio Canario de Salud; 2004 [actualizada el 20 de Octubre de 2004 [acceso 20 de Octubre 2006].
http://www.fisterra.com/ayuda-en-consulta/tecnicas-atencion-primaria/determinacion-temperatura-corporal/ - CTO, editor. Manual CTO de enfermería.
2ª ed. Madrid. CTO Medicina, S.L.; 2003. - Esteve J, Mitjans J. Temperatura corporal. Enfermería. Técnicas clínicas.
Madrid: McGraw-Hill Interamericana; 2002. p. 111-5. - Farreras P, Rozman C. Medicina Interna.
15ª ed. Madrid: Elseviere; 2004. - Guyton AC. Tratado de Fisiología médica.
10 ed. Madrid: Interamericana McGraw-Hill; 2001. - Haddad Wadi D [asesor coordinador de Rived]. Proyecto RIVED (Red Internacional Virtual de Educación para el mejoramiento del aprendizaje en Ciencias y Matemáticas en América Latina).
Temperatura corporal; 2002. - Lizarraga AI. Fisiopatología de la termorregulación. Fiebre y síndrome febril. Montevideo: Facultad de Odontología de la Universidad de la República; 2001.
- Perry A, Potter PA. Guía clínica de enfermería. Técnicas clínicas.
4ª ed. Madrid. Harcourt-Brace;1998. - Primary children´s medical center. How to take your child´s temperature .
Salt Lake City: Primary children’s medical center; 2005.
Bibliografia recomanada
- Castellarnaru-Figueras E. Antitérmicos en Pediatria.
An Pediatr Contin. 2006; 4(2): 115-124. - Latman NS; Hans P; Nicholson L; DeLee Zint S; Lewis K; Shirey A. Evaluation of clinical thermometers for accuracy and reliability.
Biomed Instrum Technol. 2001; 35 (4): 259-265. - Vertedor Hurtado MV, Padín López S, Carreira Pastor MJ, López Martínez JM. Termometría timpánica en pediatría como alternativa al termómetro de mercurio.
Enferm Clin. 2009; 19(3): 115-120.

Carmen Fernández Ferrín
Infermera. Va ser Professora Emèrita de l’Escola d’Infermeria de la Universitat de Barcelona. La Carmen va morir l’agost del 2013 però la seva aportació i expertesa infermera continuaran sempre presents a la Infermera virtual.
Va ser experta en el model conceptual de Virginia Henderson, es va interessar pel desenvolupament disciplinari de la infermeria, especialment per tot el que està relacionat amb la seva construcció teòrica. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles.
Formà part de la direcció científica de la Infermera virtual i, com a tal, va participar en la definició dels conceptes nuclears que emmarquen la filosofia del web, assessorà pel que fa a la seva construcció i en el disseny de l’estructura de les fitxes. També participà en la selecció dels temes a abordar, en la revisió, des del punt de vista disciplinari, dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo al web.


Gisel Fontanet Cornudella
Màster en educació per a la salut (UDL). Postgrau en Infermeria psicosocial i salut mental (UB).
Actualment és gestora de desenvolupament de persones de la Unitat de Gestió del Coneixement de la Fundació Sanitària Mollet. Membre del Consell Assessor Fundació TICSALUT 2014-2017, del grup @MWC_nursing, entre d'altres.
Fins l'abril de 2015 va ser adjunta a la Direcció de Programes del COIB, tenint a càrrec la direcció i coordinació del projecte Infermera virtual. Fins desembre de 2016 va gestionar la direcció de l'elaboració i el manteniment dels continguts pel que fa al seu vessant estructural i pedagògic. Considera que les tecnologies de la informació i de la comunicació (TIC) i Internet, i en general, la xarxa 2.0 són un canal de comunicació i interacció amb i per als ciutadans, amb un gran potencial per a la promoció de l'autonomia i independència de les persones en el control i millora de la seva salut, com a complement de l'atenció presencial i continuïtat de les cures, en tant que és un mitjà a través del qual la persona poc a poc expressa les seves necessitats, desitjos o inquietuds. Aquesta informació és cabdal per conèixer el subjecte de l’educació i en el tenir cura.
Des de 1998, la seva activitat professional es desenvolupa en el marc de la promoció i l'educació per a la salut. Va ser coordinadora i infermera assistencial durant 6 anys de la una Unitat Crohn-colitis de l'Hospital Vall d'Hebron, una unitat d’educació per a la salut en l’atenció a persones afectades d’un problema de salut crònic, on va intercalar de forma pionera l’atenció presencial i virtual. Ha anat centrant la seva línia de treball en el desenvolupament de projectes en el camp de la tecnologia de la informació i la comunicació (TIC), en l’àmbit de la salut.
És autora de diverses publicacions, tant en el registre escrit com en l’audiovisual, i de documents d’opinió referents a la promoció i educació per a la salut. Ha col·laborat i ha participat en diverses jornades, espais de debat i estudis de recerca, entre altres, relacionats amb l’aplicació de les TIC en l’àmbit de la salut. Ha iniciat línies de treball en el marc de la promoció i educació per a la salut a l’escola, com a context d’exercici de la infermera. Va ser membre fundador del grup Innovació i Tecnologia del COIB @itcoib.


Mª Teresa Luis Rodrigo
Infermera. Professora Emèrita de l'Escola d'Infermeria de la Universitat de Barcelona. S’ha interessat des de fa anys en el desenvolupament i la utilització de les terminologies infermeres (de diagnòstics, d’intervencions i de resultats) des d’una concepció disciplinària de les cures. Conferenciant i ponent en fòrums de discussió i formació professional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8a ed., Madrid: Elsevier, 2008) i De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3a ed., Barcelona: Masson, 2005), així com de nombrosos articles en diverses revistes científiques.
Fins desembre de 2016 va formar part de la direcció científica i disciplinària de la Infermera virtual i, com a tal, va participar en l'elaboració dels conceptes nuclears que guien el contingut de la web, va assessorar pel que fa a la seva construcció i en la selecció dels temes a abordar, d'igual manera, va col·laborar, sempre des de la perspectiva científica i disciplinària, en la revisió dels continguts elaborats pels autors i en la revisió final del material elaborat abans de publicar-lo a la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Esperanza Ciérvide Gorriz
Infermera en el Servei de Geriatria de l’Hospital de Navarra. Diplomada en infermeria (Universitat de Navarra, 1988). Hospital Universitari Vall d´Hebron (1988-1999), en els serveis de pneumologia, digestiu i cirurgia general. Des de 1999 fins a l’actualitat, ha desenvolupat la seva activitat laboral en diversos serveis de l’Hospital de Navarra.


Nuria Andión Espinal
Infermera en el Servei d’Urgències de l’Hospital de Navarra. Diplomada en infermeria (Universitat de Navarra, 1996). Àrea de Cardiologia de la Clínica Universitària de Navarra (1996-2000). Des d’octubre de 2000 fins a l’actualitat, ha treballat en diversos serveis a l’Hospital Virgen del Camino i a l’Hospital de Navarra, tots dos pertanyents al Servei Navarrès de Salut i ubicats a Pamplona.


 Guardant valoració...
Guardant valoració...