Consulta los tutoriales
Autor/a
Enfermera y Educadora social
Enfermero y documentalista
Información práctica
Estructura y función del cuerpo humanopP@)
Los sistemas de la estructura y función del cuerpo humano, más directamente relacionados con esta enfermedad son:
La persona, hombre o mujer, de cualquier edad o condición, es un ser multidimensional integrado, único y singular, de necesidades características, y capaz de actuar deliberadamente para alcanzar las metas que se propone, asumir la responsabilidad de su propia vida y de su propio bienestar, y relacionarse consigo mismo y con su ambiente en la dirección que ha escogido.
La idea de ser multidimensional integrado incluye las dimensiones biológica, psicológica, social y espiritual. Todas experimentan procesos de desarrollo, y se influencian mutuamente. Cada una de las dimensiones con las que se describe a la persona se encuentra en relación permanente y simultánea con las otras, y forman un todo en el cual ninguna de las cuatro se puede reducir o subordinar a otra, ni puede ser contemplada de forma aislada. Por consiguiente, ante cualquier situación, la persona responde como un todo con una afectación variable de sus cuatro dimensiones. Cada dimensión comporta una serie de procesos, algunos de los cuales son automáticos o inconscientes, y otros, por el contrario, son controlados o intencionados.
Teniendo siempre presente este concepto de persona, y sólo con fines didácticos, pueden estudiarse aisladamente las modificaciones o alteraciones de algunos de los procesos de la dimensión biofisiológica (estructura y función del cuerpo humano) en diversas situaciones.
Cómo se manifiestapP@)
Suele cursar en forma de brotes, es decir, fases en que la enfermedad está activa y aparece sintomatología, y fases de remisión, cuando no hay actividad de la enfermedad. En función de los síntomas y de su intensidad, los brotes se pueden clasificar en leves, moderados o severos, para lo que se utilizan diversos instrumentos o cuestionarios. En la colitis ulcerosa el instrumento más usado es el Simple Clinical Activity Index, y en la enfermedad de Crohn el de Harvey-Bradshaw. En general ambos valoran el tipo de brote registrando el número de deposiciones y si hay sangre o no, si se tiene dolor y fiebre, y el estado general de la persona. Como orientación, y a modo de ejemplo, una persona afectada por una colitis ulcerosa que presenta 3 deposiciones diarreicas al día, con poca presencia de sangre y sin dolor ni fiebre, tendría un brote calificado de leve. Es importante tener en cuenta que, en última instancia, la valoración clínica del brote debe hacerla el equipo de salud.
La enfermedad puede hacerse patente a través de las: 1. Manifestaciones intestinales y de las 2. Manifestaciones extraintestinales.
1. Manifestaciones intestinales
1.1 Colitis ulcerosa
Normalmente la parte afectada es el recto, aunque en ocasiones puede afectarse el resto del colon. Los signos y síntomas que se pueden presentar en un brote de colitis ulcerosa por orden de frecuencia son: eliminación de sangre o moco con las heces (a veces también pus), tenesmo rectal, diarrea y dolor abdominal.
No siempre tiene haber todos los signos y los síntomas durante un brote de la enfermedad, ya que se pueden presentar de forma aislada. Cuando hay un brote con una actividad importante (brote severo), también se puede producir una pérdida de peso rápida debido a una disminución de la ingesta dietética, sumada a la pérdida de proteínas a través del intestino inflamado. Además, la persona puede tener fiebre y presentar síntomas de anemia, como la fatiga y el cansancio.
Signos y síntomas en la colitis ulcerosa:
- Rectorragia o hemorragia rectal: expulsión de sangre con las heces.
- Tenesmo rectal: sensación imperiosa de ganas de defecar o sensación de evacuación incompleta.
- Diarrea.
- Dolor abdominal.
- Fiebre.
- Anemia: trastorno que se caracteriza por una disminución del hematocrito (glóbulos rojos, eritrocitos o hematíes) o por una menor concentración de hemoglobina (principal proteína de los eritrocitos).
- Pérdida de peso
- Cansancio
1.2 Enfermedad de Crohn
Normalmente afecta el intestino delgado y el colon –la zona ileal (última porción del intestino delgado) suele ser la más perjudicada–, aunque también pueden verse inflamadas otras partes del tubo digestivo.
Los signos y los síntomas que se pueden presentar en un brote de esta enfermedad por orden de frecuencia son: dolor abdominal, diarrea y emisión de sangre o moco y, en ocasiones, incluso pus con las heces. También puede haber fiebre y pérdida de peso.
Esta pérdida de peso puede llegar a ser muy importante, sobre todo cuando la enfermedad afecta el intestino delgado. Existen diversos factores que pueden intervenir en la pérdida de peso, como la malabsorción de nutrientes en los tramos afectados, acompañada en muchos casos de falta de apetito, y, sobre todo, la evolución característica de la enfermedad, que a menudo puede presentarse con pocos brotes severos pero también con pocos periodos de remisión.
Signos y síntomas de la enfermedad de Crohn:
- Dolor abdominal.
- Diarrea.
- Rectorragia o hemorragia rectal: expulsión de sangre con las heces.
- Pérdida de peso.
- Fiebre.
- Anemia: trastorno que se caracteriza por una disminución del hematocrito (glóbulos rojos, eritrocitos o hematíes) o por una menor concentración de hemoglobina (principal proteína de los eritrocitos).
- Cansancio i fatiga.
- Anorexia.
- Masa abdominal.
- Tenesmo: una urgencia, sensación de evacuación incompleta, dolor anal.
- Lesiones anales: fisuras y úlceras.
- Fístulas perianales: aparecen en el 10 % de los afectados.
2. Manifestaciones extraintestinales
Tanto la colitis ulcerosa como la enfermedad de Crohn no sólo pueden producir síntomas digestivos, sino que también pueden manifestarse, en algunas ocasiones, fuera del tracto gastrointestinal, es decir, pueden tener manifestaciones extraintestinales (entre el 25 % y el 35 % aproximadamente de los pacientes con EII sufren una o más manifestaciones extraintestinales a lo largo de su vida). Estas manifestaciones, en el caso de haberlas, no tienen porque presentarse junto con el brote digestivo de la enfermedad, sino que pueden hacerlo de forma aislada en ausencia de sintomatología digestiva como diarrea, rectorragia o dolor. La detección y el tratamiento tempranos de estas manifestaciones extraintestinales puede ser importante tanto para evitar un posible brote digestivo de la enfermedad como para su control inmediato.
Las más frecuentes son:
- Eritema nodoso. Proceso inflamatorio de la piel que se caracteriza por la aparición de nódulos sobreelevados, dolorosos y enrojecidos, que se localizan preferentemente y de forma simétrica en las piernas y con menos frecuencia en los brazos y en otras zonas de la piel. Se asocian más a la enfermedad de Crohn.
- Piodermia gangrenosa. Proceso inflamatorio y ulcerativo de la piel que se caracteriza por un abrupto comienzo de un nódulo profundo o pústula hemorrágica, de bordes irregulares y elevados. Las lesiones cutáneas consistentes en pústulas que se rompen y se ulceran son repetitivas y suelen localizarse en el tronco, los brazos y las piernas. Aparecen con mayor frecuencia en la colitis ulcerosa.
- Estomatitis aftosa. Trastorno que se caracteriza por la aparición de pequeñas úlceras en la boca, generalmente en la zona interior de los labios, las mejillas o la lengua. La estomatitis aftosa también se conoce como aftas. Se asocia más a la enfermedad de Crohn.
- Conjuntivitis, uveítis y epiescleritis. Inflamaciones oculares que se caracterizan por dolor y enrojecimiento del ojo. Se asocian más a la colitis ulcerosa.
- Artropatía periférica. Inflamación de las articulaciones del cuerpo que se puede presentar únicamente en forma de dolor (artralgias), o bien con inflamación visible de las mismas (artritis). Se asocia tanto a la enfermedad de Crohn como a la colitis ulcerosa.
- Sacroileítis. Inflamación de la articulación sacroilíaca (entre el hueso sacro y los dos huesos ilíacos). Se caracteriza por dolor en la región lumbar. Se asocia tanto a la enfermedad de Crohn como a la colitis ulcerosa.
- Espondilitis anquilosante. Proceso inflamatorio de la columna vertebral que se caracteriza principalmente por rigidez matutina y dolor en la espalda y a veces en las principales articulaciones del cuerpo. Se asocia con más frecuencia a la enfermedad de Crohn.
- Colangitis esclerosante primaria. Es una inflamación de los conductos biliares del hígado. Se caracteriza principalmente por malestar general, ictericia (coloración amarillenta de piel y mucosas) y prurito (picor) en el cuerpo. Se asocia más a la colitis ulcerosa (cerca del 5 % de los pacientes con colitis ulcerosa la tienen).
Cómo se diagnosticapP@)
El diagnóstico de la enfermedad inflamatoria intestinal se basa en la interpretación de una historia clínica, de una exploración física y de las exploraciones complementarias adecuadas. Hacer una historia clínica completa aporta datos de la persona que ayudan a definir la enfermedad. Las más relevantes son: síntomas, viajes recientes, intolerancias, enfermedades entéricas, medicación, hábito tabáquico e historia familiar. En la exploración física se hace una revisión del estado general, se toma el pulso, la tensión arterial, la temperatura, se hace una palpación de l abdomen, una inspección oral y perianal, y un tacto rectal. Los hallazgos de la exploración física (sobre todo abdominal), sumados a los datos recogidos en la historia clínica permiten sospechar un diagnóstico y solicitar las exploraciones complementarias adecuadas a cada caso. Para llevar a cabo algunas pruebas se deberá firmar un consentimiento informado.
1. Exploraciones complementarias, 2. Otras pruebas de interés.
1. Exploraciones complementarias:
- Análisis de sangre y de orina. Permite básicamente conocer la actividad de la enfermedad a través de la interpretación de los valores obtenidos y de la monitorización de la medicación. La anemia (disminución del número de eritrocitos o glóbulos rojos o de la hemoglobina), la falta de vitaminas, la leucocitosis (aumento de los glóbulos blancos o leucocitos) y el aumento de la velocidad de sedimentación globular (VSG) y el aumento de la proteína C reactiva (PCR), son los principales valores que indican actividad de la enfermedad. Para hacer la prueba la persona tiene que estar en ayunas.
- Colonoscopia y biopsia. Permite explorar el intestino grueso a través de la introducción por el ano de un tubo flexible (endoscopio) con una luz en su extremo. Además, permite tomar muestras de la mucosa para estudiarla (biopsia). La persona debe estar en ayunas y se le prescribirán previamente soluciones evacuantes para limpiar el colon y favorecer la correcta exploración.
- Enema opaco:Permite una exploración más completa del intestino grueso a través de la introducción de contraste radioopaco en el colon mediante un enema (lavativa), para seguidamente hacer diferentes radiografías de la zona abdominal. La persona debe estar en ayunas y se le prescribirán previamente soluciones evacuantes para limpiar el colon y favorecer la correcta exploración.
- Tránsito esofagogastroduodenal. Permite básicamente la exploración del esófago, el estómago y el intestino delgado, y consiste en ingerir una papilla de contraste baritado (radioopaca) y después hacer diferentes radiografías de la zona abdominal. La persona debe estar en ayunas y en ocasiones se le prescribirán previamente soluciones evacuantes para limpiar el colon y favorecer la correcta exploración.
- Tránsito intestinal. Permite identificar complicaciones, como estenosis o fístulas. Consiste en hacer unas radiografías del intestino delgado utilizando un contraste baritado. La persona debe estar en ayunas.
- Enteroclisis. Permite valorar la afectación del intestino delgado, en concreto el yeyuno y el íleon, a través de una técnica similar al tránsito esofagogastroduodenal. En ocasiones se prescribirán previamente soluciones evacuantes para limpiar el colon y favorecer la correcta exploración.
- Gammagrafía con leucocitos marcados. Permite estudiar la extensión y la actividad de la enfermedad localizada en el colon. Consiste en extraer sangre de la persona que posteriormente le es reinyectada tras haber marcado (mediante una técnica de laboratorio) los glóbulos blancos o leucocitos que contiene. Los leucocitos (ahora marcados y por tanto detectables) se dirigen y se depositan en las zonas inflamadas, y así muestran los diferentes segmentos del intestino grueso afectados por la inflamación. La persona debe estar en ayunas.
2. Otras pruebas de interés:
- Radiografía simple de abdomen. Permite estudiar la distribución de aire en el intestino delgado y grueso así como la existencia de aire fuera del mismo. En ocasiones se recomienda que la persona esté en ayunas
- Ecografía abdominal. Permite detectar alteraciones en la pared de las asas intestinales y en el hígado, la vesícula biliar, el bazo y los riñones. Es un procedimiento que no implica radiación sino que se basa en los ecos de una emisión de ultrasonidos. Un pequeño instrumento, llamado transductor, emite una serie de ondas sonoras de alta frecuencia (ultrasonidos) que viajan a través de los diversos tejidos corporales. Una parte es absorbida por los tejidos, pero otra parte choca con ellos y es devuelta al transductor, que los recoge y transforma ese eco retornante en una imagen que aparece en la pantalla de la computadora. Los ultrasonidos, a la frecuencia que se utilizan para las pruebas diagnósticas, son completamente inofensivos. En ocasiones se recomienda que la persona esté en ayunas.
- Tomografía computadorizada (TC) abdominal. Permite estudiar la cavidad abdominal en su conjunto y detectar posibles complicaciones de la enfermedad. Es una exploración de rayos X que produce imágenes detalladas del área ventral. La persona se acuesta, boca arriba, en una mesa estrecha que se desliza dentro del escáner (túnel abierto por ambos lados); el haz de rayos X del equipo rota alrededor de la persona y unos detectores pequeños dentro del escáner miden la cantidad de rayos X que pasan a través del abdomen. Una computadora toma esta información y crea varias imágenes individuales, llamadas cortes. La persona debe estar en ayunas y es muy importante comunicar con antelación cualquier alergia al yodo (mariscos o contrastes yodados), ya que cabe la posibilidad de que se administre algún contraste durante la prueba.
- Resonancia magnética nuclear (IRM). Permite principalmente el estudio de fístulas perianales y pelvianas, una de las complicaciones más habituales que pueden presentar las personas con enfermedad de Crohn. Es un procedimiento que usa imanes, ondas de radio potentes y una computadora para crear imágenes del interior de la zona del cuerpo estudiada. No utiliza radiación (rayos X). La persona se acuesta en una mesa estrecha, generalmente boca arriba, que se desliza dentro del escáner (tubo abierto por ambos lados), donde se encuentra el imán. La persona debe estar en ayunas y es muy importante comunicar con antelación cualquier alergia al yodo (mariscos, contrastes yodados), ya que cabe la posibilidad de que se administre un contraste durante la prueba.
- Gastroscopia y biopsia. Permite visualizar directamente la mucosa del estómago y el duodeno, mediante la introducción por la boca de un tubo (endoscopio) con una luz en su extremo, con el fin de determinar si existe inflamación, cuantificar su grado (severidad) y establecer la extensión de las lesiones. Además, permite tomar muestras (biopsias) de la mucosa para estudiarla. La persona debe estar en ayunas.
- Cápsula endoscópica. Permite ver partes del intestino delgado de difícil acceso. Esta cápsula, de un solo uso, es de dimensiones reducidas y está dotada de un sistema videograbador, se ingiere por la boca (de forma similar a cualquier otra cápsula) y permite obtener imágenes del tubo digestivo durante su recorrido por éste, hasta que finalmente es expulsada con las heces. Las imágenes obtenidas por la cámara son procesadas a través de un ordenador externo. No se precisa ninguna preparación especial y la prueba es indolora.
- Anticuerpos. Ayuda a clarificar si la inflamación del colon es producida por la enfermedad de Crohn o por la colitis ulcerosa. Consiste en una prueba de sangre que examina los anticuerpos antinucleares (ANA), que son sustancias producidas por el sistema inmunitario que atacan a los propios tejidos del cuerpo.
TratamientopP@)
Los objetivos del tratamiento son principalmente mantener la remisión de la enfermedad (evitar brotes), disminuir el número, la intensidad y la severidad de los brotes, evitar posibles complicaciones y conseguir que la persona mantenga una vida lo más normalizada posible de acuerdo con sus circunstancias concretas.
El tratamiento de la enfermedad se basa fundamentalmente en la medicación y la dieta, que en general son similares en la enfermedad de Crohn y en la colitis ulcerosa.
En la actualidad cabe destacar la terapia con células madre (autotrasplante de médula ósea) para curar la enfermedad de Crohn, indicada en aquellas personas que no responden al tratamiento convencional ni a la cirugía o casos más graves. En España el Hospital Clínico de Barcelona ha sido pionero (febrero de 2009) en este tipo de tratamiento.
- Tratamiento farmacológico y dietético: (1.1 Fase de remisión o mantenimiento, 1.2 En fase de brote, 1.3 En fase de remisión y en fase de brote).
- El Tratamiento quirúrgico
Actualmente (2011) cabe destacar algunos proyectos de investigación que se están llevando a cabo en hospitales españoles. En el Hospital Clínico de Barcelona debe destacarse la terapia con células madre (autotrasplante de médula ósea) para intentar frenar la enfermedad de Crohn, indicada exclusivamente en aquellas personas que no responden al tratamiento convencional ni a la cirugía o en casos más graves, dados los elevados riesgos que conlleva. En el Hospital Universitario Vall d’Hebron de Barcelona es destacable la participación en el proyecto europeo METAHIT (metagenómica del tracto intestinal humano). En una fase del proyecto los investigadores descubrieron que el intestino humano está poblado por unos 10 millones de bacterias. Pertenecen a más de 1.000 especies diferentes, y la presencia o ausencia de algunas de estas especies se correlaciona con las enfermedades intestinales. Otra de les líneas que desarrolla este proyecto es el trasplante de flora intestinal. Como si de un bosque a repoblar se tratara, el trasplante de flora intestinal permitiría reintroducir las especies ausentes.
No obstante, para que la persona afectada por una enfermedad inflamatoria intestinal lleve una vida lo más normal posible y alcance un nivel óptimo de independencia en sus propios cuidados, es imprescindible que asuma la responsabilidad de su situación de salud y se implique activamente en el control y el manejo de la misma.
1. Tratamiento farmacológico y dietético
Es muy importante que antes de comenzar a tomar cualquier fármaco, su equipo de salud le explique con detenimiento los posibles efectos adversos y las contraindicaciones de forma personalizada.
1.1 Fase de remisión o mantenimiento
En fase de remisión, es decir, en momentos en los que la enfermedad está inactiva (no hay síntomas), la persona puede hacer una vida activa y prácticamente normal. Los ejes del tratamiento para mantener un buen estado de salud y reducir el número y la severidad de los brotes de la enfermedad son por orden de importancia:
1.1.1 Tratamiento farmacológico
Habitualmente, y aunque no haya ninguna manifestación de la enfermedad, se recomienda un tratamiento farmacológico de mantenimiento que de forma general se basa en:
- Fármacos de acción antiinflamatoria, tipo aminosalicilatos (5-ASA), entre los que destacan, por ser los más utilizados, la sulfasalazina y la mesalazina, disponible, ésta última, para administrarla por vía oral (por la boca, en forma de pastillas o de bolsita con microgránulos) y rectal (por el ano, en forma de supositorios, de enema y de espuma). La forma de administración elegida dependerá de las características de cada brote y de la zona de afectación de la enfermedad de cada persona. Estos fármacos ayudan a mantener la enfermedad en fase de remisión. Es importante diferenciar estos fármacos, con efecto antiinflamatorio, de los llamados antiinflamatorios no esteroides (AINE, como el ácido acetilsalicílico o el ibuprofeno), que se relacionan con el desarrollo de brotes de la enfermedad.
- Fármacos de acción antiinflamatoria, tipo corticosteroides, como la prednisona y la metilprednisolona, la beclometasona o la budesónida, disponibles para administrarlos por vía oral, rectal y parenteral. La forma de administración elegida dependerá de las características de cada brote y de la zona de afectación de la enfermedad de cada persona. Estos fármacos se utilizan habitualmente en fase de brote, pero en algunas ocasiones en dosis bajas son necesarios temporalmente para mantener la remisión de la enfermedad. Es importante diferenciar estos fármacos, con efecto antiinflamatorio, de los conocidos como antiinflamatorios no esteroides (AINE, como el ácido acetilsalicílico o el ibuprofeno), que se relacionan con el desarrollo de brotes de la enfermedad.
- Fármacos inmunomoduladores: El más utilizado es la azatioprina, seguido de la 6-MP (6-mercaptopurina), el metotrexato, el micofenolato y el tacrolimús. Se pueden administrar por vía oral, intramuscular o subcutánea. Estos fármacos regulan la respuesta inmunitaria y ayudan a mantener la enfermedad en fase de remisión y a recortar y eliminar en muchas ocasiones la dosis de corticoides.
- Fármacos biológicos: Son productos biotecnológicos con un efecto antiinflamatorio potente, ya que provoca la apoptosis (muerte celular) de las células inflamatorias e inhibe la señalización del TNF (o la liberación de sustancias químicas que intervienen en la inflamación). El infliximab se administra a través de una perfusión intravenosa i el adalimumab (Humira) por medio de una inyección subcutánea.
Estos fármacos ayudan a inducir y mantener la remisión de la enfermedad. Los criterios de aplicación son muy selectivos; son especialmente indicados para el tratamiento de la enfermedad de moderada a grave, refractaria a corticoesteroides e inmunomoduladores y para el tratamiento de las fístulas, una de las complicaciones mas frecuentes en la enfermedad de Crohn. - Hay otros tratamientos alternativos, como la homeopatía, la acupuntura, la medicina “natural”, entre otros, cuya eficacia no se ha confirmado científicamente. Algunos tratamientos, por ejemplo las hierbas medicinales, pueden incluso tener efectos tóxicos en el organismo. Tampoco hay evidencia científica sobre la eficacia de los probióticos en el mantenimiento de la remisión de la enfermedad. Por otro lado, los ácidos grasos omega-3 de pescado tienen propiedades antiinflamatorias pero su eficacia en la enfermedad es controvertida.
1.1.2 Dieta / alimentación
En general, en la época en que no hay actividad de la enfermedad, se recomienda una dieta equilibrada y saludable. Puede haber factores personales que condicionen matices y diferencias en la dieta. Por ejemplo, aunque no haya ninguna razón para prohibir ninguna verdura, puede ser que a alguien no le siente bien una verdura en concreto, razón por la que deberá eliminarla de su dieta, pero no de la dieta de todas las personas que comparten el diagnostico de la enfermedad.
Las recomendaciones que hay que seguir son:
Alimentación y EII en la fase de remisión de la enfermedad
1.2 En fase de brote
En la fase de brote, es decir, cuando la enfermedad está activa, las pautas de tratamiento dependerán de la sintomatología y la intensidad del brote, e influirá de manera fundamental la experiencia y el grado de independencia que cada persona tenga en el manejo de su situación de salud. Por ejemplo, en general, cuando empieza la primera sintomatología de brote de la enfermedad, lo primero que se aconseja son medidas dietéticas, básicamente reducir el contenido de fibras o residuos y evitar los productos lácteos, así como un cierto reposo físico y emocional, mientras se consulta –de forma más o menos urgente y en función de la severidad del brote– con el equipo de salud para modificar el tratamiento farmacológico. Cabe destacar que, a menudo, la aplicación de estas medidas dietéticas de forma temprana, junto con una disminución del ritmo de actividad del día a día, facilitan el reposo intestinal y son clave para el control de los brotes leves y la mejora en los casos de brotes más severos.
1.2.1 Tratamiento farmacológico
El tratamiento farmacológico para el control del brote de la enfermedad se basa de forma general en:
- Fármacos de acción antiinflamatoria: Corticosteroides, como la prednisona y la metilprednisolona, la beclometasona o la budesónida disponibles para la administración oral, rectal y parenteral. La forma de administración elegida dependerá de las características de cada brote y de la zona de afectación de la enfermedad de cada persona. Estos fármacos se utilizan para el control del brote y habitualmente se administran junto con el tratamiento base que esté tomando la persona, ya sean aminosalicilatos (5-ASA) o inmunomoduladores (azatioprina, 6-MP o metotrexato). Es importante diferenciar estos fármacos, con efecto antiinflamatorio, de los conocidos como antiinflamatorios no esteroides (AINE, como el ácido acetilsalicílico o el ibuprofeno), que se relacionan con el desarrollo de brotes de la enfermedad.
- Fármacos inmunomoduladores: Como la ciclosporina A, disponible para administrarla por vía endovenosa (por vena) y oral. Indicado para el control de los brotes severos de la enfermedad; se administra habitualmente junto con otros fármacos como los corticosteroides, y es sustituido a los tres meses aproximadamente por otros fármacos inmunosupresores (habitualmente la azatioprina) más adecuados para el tratamiento de larga duración.
- Fármacos biológicos: Son productos biotecnológicos con un efecto antiinflamatorio potente, ya que provoca la apoptosis (muerte celular) de las células inflamatorias e inhibe la señalización del TNF (o la liberación de sustancias químicas que intervienen en la inflamación). El infliximab se administra a través de una perfusión intravenosa i el adalimumab (Humira) por medio de una inyección subcutánea.
Estos fármacos ayudan a inducir y mantener la remisión de la enfermedad. Los criterios de aplicación son muy selectivos; son especialmente indicados para el tratamiento de la enfermedad de moderada a grave, refractaria a corticoesteroides e inmunomoduladores y para el tratamiento de las fístulas, una de las complicaciones mas frecuentes en la enfermedad de Crohn. - Hay otros tratamientos alternativos, como la homeopatía, la acupuntura, la medicina “natural”, entre otros, cuya eficacia no se ha confirmado científicamente. Algunos tratamientos, por ejemplo las hierbas medicinales, pueden incluso tener efectos tóxicos en el organismo. Tampoco hay evidencia científica sobre la eficacia de los probióticos en el mantenimiento de la remisión de la enfermedad. Por otro lado, los ácidos grasos omega-3 de pescado tienen propiedades antiinflamatorias pero su eficacia en la enfermedad es controvertida.
Cabe destacar que día a día aparecen nuevos tratamientos que se suman al tratamiento convencional.
1.2.2 Dieta / alimentación
Con frecuencia los cambios en la dieta son lo primero que la persona puede hacer cuando aparecen los primeros indicios de actividad de la enfermedad. A menudo, estos cambios en la dieta deben acompañarse, de forma inmediata o no, de un tratamiento farmacológico según la severidad del brote.
Las recomendaciones a seguir son:
Alimentación y EII en la fase de activa de la enfermedad
Alimentación y EII / en las manifestaciones extraintestinales
1.2.3 Reposo físico y emocional
Cuando aparece un brote de la enfermedad se recomienda disminuir la actividad física y emocional, ya que el descanso y el reposo físico general favorecen el reposo intestinal y por lo tanto el control de la inflamación. De nuevo, la intensidad del brote y las circunstancias de vida de cada persona condicionaran las medidas que habrá que adoptar, entre las que se destaca el control del estrés (a mayor estrés diario, mayor incrementos en los síntomas) y la ansiedad. Es una medida que se puede planificar rápidamente junto al tratamiento dietético ante los primeros indicios de brote de la enfermedad.
1.3 En fase de remisión y en fase de brote
Hay otros grupos de medicamentos que se utilizan habitualmente para tratar otros síntomas relacionados con la enfermedad inflamatoria intestinal. Entre los más comunes se encuentran:
- Antibióticos
Actualmente es tiene en cuenta el uso de los antibióticos si existen complicaciones sépticas (infecciosas), síntomas atribuibles al sobrecrecimiento de bacterias o enfermedad perianal o fístulosa. Los antibióticos más utilizados son el ciprofloxacino (BaycipR, SeptociproR) y el metronidazol (FlagylR).
- Fármacos antianémicos
En la enfermedad de Crohn que afecta el íleon puede existir un déficit en la absorción de vitamina B12, déficit que también puede darse en las personas con enfermedad de Crohn intervenidas quirúrgicamente por afectación ileal. En estos casos es necesario un tratamiento de reposición vitamínica para evitar posibles complicaciones derivadas del déficit. Habitualmente se suele emplear una dosis intramuscular mensual de vitamina B12.
Otro síntoma que puede aparecer en la enfermedad inflamatoria intestinal es la anemia por falta de hierro debido a las pérdidas sanguíneas o por el propio proceso inflamatorio. En estos casos se recomienda el tratamiento con hierro oral, aunque si la falta de hierro es muy severa, también se puede administrar por vía intramuscular o endovenosa.
- Fármacos relacionados con el calcio
La afectación inflamatoria del intestino delgado proximal (primera parte del intestino delgado) condiciona niveles sanguíneos de calcio bajos (hipocalcemia) que pueden empeorar en los casos en que se asocia un déficit de vitamina D, y requiere la administración de suplementos de calcio, preferiblemente por vía oral, fundamentalmente en niños, jóvenes y personas mayores.
Ambos déficits (de vitamina D y calcio) predisponen a la aparición de osteoporosis, por eso es importante detectarlos y controlarlos.
2. El tratamiento quirúrgico
Si bien la enfermedad de Crohn y la colitis ulcerosa comparten algunos aspectos epidemiológicos y clínicos, entre ambas enfermedades existen claras diferencias en otros aspectos, como la localización de las lesiones, la afectación del espesor de la pared intestinal, y la frecuencia y el tipo de aparición de las distintas complicaciones locales. Estas diferencias obligan a una actitud quirúrgica diferente para cada enfermedad.
El papel de la cirugía en el tratamiento de la enfermedad inflamatoria intestinal está cada vez mejor delimitado. En general las principales indicaciones del tratamiento quirúrgico tanto en la colitis ulcerosa como en la enfermedad de Crohn son:
- Aparición de complicaciones que no se pueden resolver con el tratamiento farmacológico (abscesos o acúmulos de pus abdominales, hemorragias severas, estenosis o estrechamiento de la luz intestinal, etc.).
- Falta de una buena respuesta al tratamiento farmacológico en los brotes severos de la enfermedad.
En ocasiones la cirugía conlleva la colocación de una ostomía, habitualmente de forma temporal. En todos los casos es importante firmar el consentimiento informado.
Control de la situación de saludpP@)
Para que la persona afectada por una enfermedad inflamatoria intestinal lleve una vida lo más normal posible y alcance un nivel óptimo de independencia en sus propios cuidados, es imprescindible que asuma la responsabilidad de su situación de salud y se implique activamente en el control y el manejo de la misma. Diferentes estudios demuestran cómo las diversas formas de afrontar la enfermedad (evasiva, negativa, optimista…) pueden condicionar el bienestar y la calidad de vida de las personas con EII, así como las repercusiones personales, familiares i sociales. Destaca, además, el apoyo social como factor de gran importancia en el proceso de salud, por cuanto amortigua los efectos del estrés sobre el bienestar físico y psicológico.
Existen recursos que se tienen que tener en cuenta para la mejora de la salud y la calidad de vida, tanto de la persona afectada como de las personas significativas de su entorno.
En este sentido se recomienda: 1. Las fuentes de información, 2. La participación activa en programas de educación para la salud, 3. Asociaciones de enfermos y grupos de ayuda mutua, 4. Unidades de atención integral.
1. Las fuentes de información.
Vivimos en una época en qué disponemos de información abundante. La información sobre la Enfermedad Inflamatória Intestinal (EII) puede ser compleja y confusa. La manera de encontrar información precisa y actualizada es usando fuentes fidedignas y prestigiosas, como revistas especializadas, centros y organizaciones especializadas en EII y sus respectivas páginas web, organizaciones de profesionales de la salud, así como agencias gubernamentales. Es de especial importancia que las fuentes de información de Internet que se utilicen sean seguras y de calidad y en este sentido existen para todos los públicos, instrumentos de apoyo fáciles de utilizar, como el cuestionario para evaluar páginas Webs sanitarias según criterios europeos que ayudan a discriminar si una fuente es fiable o no. (video)
2. La participación activa en programas de educación para la salud impulsados desde organizaciones sanitarias (centros de salud) o sociales (asociaciones de afectados).
Habitualmente estos programas se concretan en actividades tales como conferencias, sesiones informativas o talleres, que pueden ayudar a la persona a aceptar la nueva situación de vida que genera, en especial, el diagnóstico de una enfermedad crónica, y a adaptarse a ella. Saber y saber hacer ayuda a responsabilizarse del cuidado de uno mismo, a tomar decisiones adecuadas y a mejorar la calidad de vida de la persona afectada y de sus allegados (familia o amigos).
3. Asociaciones de enfermos y grupos de ayuda mutua.
El diagnóstico de una enfermedad crónica conlleva una experiencia en la vida de la persona y en la de sus allegados que requiere, a menudo, el apoyo de la red social. En este sentido es importante considerar las fuentes de apoyo disponibles (como las asociaciones de enfermos y los grupos de ayuda mutua), para que cada persona, en función de sus necesidades y en el momento más conveniente, pueda establecer con éstas el vínculo que considere más adecuado. Este tipo de relaciones son importantes para satisfacer las necesidades individuales, pero también para resolver de las necesidades que pueda tener el colectivo o grupo de personas afectadas.
4. Unidades de atención integral.
En los últimos años han aparecido las llamadas unidades de atención integral, ubicadas sobre todo en los hospitales, dotadas de equipos profesionales multidisciplinares (enfermeras, médicos, nutricionistas, trabajadores sociales) con el objetivo de ofrecer una atención más integral centrada en la salud de las personas y, al mismo tiempo especializada y directa, dirigida tanto a las personas afectadas por EII como a sus familiares.
Además, es recomendable tener en cuenta los distintos beneficios que pueden aportar aspectos como:
- Hacer ejercicio de forma saludable. En general el ejercicio físico es saludable y recomendable tanto para las personas con enfermedad inflamatoria intestinal como para el resto de población. Algunos estudios demuestran que puede ser especialmente recomendable.
- Utilizar las terapias complementarias. Tratamientos (productos y prácticas terapéuticas)que no forman parte integral de la medicina convencional o alopática.
- Gestionar los certificados de disminución / minusvalías. Las personas con alguna enfermedad crónica pueden presentar una disminución de la capacidad para hacer las actividades de la vida diaria. El certificado de disminución, que en España concede el departamento de servicios sociales de cada comunidad autónoma, es un documento que expresa en tantos por ciento el grado de limitación o disminución que tiene cada persona para desarrollar cualquier actividad de la vida diaria. A partir de un grado de disminución igual o superior a un 33 %, la administración pone a disposición de la persona un conjunto de recursos dirigidos a mejorar su calidad de vida. Como ejemplo de recursos hay las deducciones en la declaración de renta, los beneficios para las empresas que contraten a personas con un certificado de disminución o las ayudas para la adquisición de viviendas de protección oficial. Para más información o gestión del certificado de disminución hay que dirigirse al departamento de Servicios Sociales del ayuntamiento correspondiente al lugar de residencia.
- Información para solicitar la discapacidad: ACCU España
- Información para solicitar la incapacidad: ACCU España
Enfermedad inflamatoria intestinal en las etapas del ciclo vitalpP@)
1. La EII en la infancia
Aunque no es lo más habitual, la enfermedad inflamatoria intestinal también puede diagnosticarse en estas etapas del ciclo vital, realidad que parece estar en aumento. En la infancia y en la adolescencia diagnosticar cualquier enfermedad crónica genera un impacto muy especial relacionado con la evolución biopsicosocial (crecimiento, escolaridad…) de la persona en estas etapas del ciclo vital y conlleva cambios en la vida del niño y de sus familiares, en especial la de los padres. Por ello es importante establecer una relación de confianza con el equipo de salud especializado (médico, enfermera, nutricionista), así como con todos los entornos que sean significativos para el niño (escuela, amigos, centros recreativos…), que garantice la atención integral a la salud del menor.
Infancia: problemas de salud crónicos
Adolescencia: problemas de salud crónicos
2. La EII en la adolescencia y adultez
La enfermedad inflamatoria intestinal puede aparecer a cualquier edad, aunque tiende a diagnosticarse en personas jóvenes (entre 15 y 35 años), con un segundo pico de incidencia entre los 55 y los 65 años, es decir, en la edad adulta.
La edad adulta es la más larga en la vida de una persona, y la presencia de una enfermedad crónica, como la enfermedad inflamatoria intestinal (EII), conlleva la necesidad de adoptar cambios que pueden afectar (no necesariamente de forma negativa) la vida de cada persona.
Adultez: problemas de salud en la adultez
3. La EII en la vejez
Habitualmente cuando la persona llega a la vejez ya lleva cierto tiempo con el diagnóstico de la enfermedad. Es necesario tener en cuenta que la evolución de la enfermedad (es decir, los signos y los síntomas) puede variar con respecto a otras etapas de la vida debido, en parte, a los cambios biofisiológicos propios de la vejez, pero también a los cambios en los roles personales o familiares, y la posible merma en el nivel de autonomía para llevar a cabo por sí mismos las actividades de la vida diaria. Estos aspectos pueden condicionar el tratamiento y las pautas para el control de la situación de salud recomendados por el equipo de salud.
Vejez: problemas de salud en la vejez
Vejez: síndromes geriátricos
Situaciones de vida relacionadaspP@)
1. Embarazo
Dado que la enfermedad inflamatoria intestinal tiene un primer pico de incidencia (época de diagnóstico) entre los 20 y los 40 años, no es infrecuente que una mujer con enfermedad inflamatoria quiera quedarse embarazada o ya lo esté. Tanto en estado de remisión como de brote de la enfermedad es muy importante seguir las pautas que de forma personalizada indique el equipo de salud.
La mujer debe vivir su embarazo como la experiencia vital positiva que es, para lo que tendrá que tener en cuenta una serie de aspectos relacionados con su situación específica de salud.
Embarazo
En este sentido es importante saber:
- Fertilidad.
Las personas con enfermedad inflamatoria intestinal (colitis ulcerosa o enfermedad de Crohn), ya sean hombres o mujeres, tienen en general la misma capacidad de tener hijos (fertilidad) que la población general. Sin duda, en las fases de actividad de la enfermedad o tras una intervención quirúrgica pueden aparecer factores que influyan temporalmente de forma negativa. En el caso de los hombres cabe destacar que ciertos fármacos, como la salazopirina, pueden producir disminución de la fertilidad por oligospermia (disminución del número de espermatozoides), situación que desaparece en el momento en el que se deja de tomar la medicación.
- Herencia.
Lo primero a tener en cuenta es que la enfermedad inflamatoria intestinal no es una enfermedad hereditaria, aunque hay una susceptibilidad genética a desarrollarla, es decir, existen ciertas alteraciones en los genes que predisponen a tenerla y que los padres con EII pueden transmitir a sus hijos. No obstante, la posibilidad de que un hijo de madre o padre con EII desarrolle la enfermedad a lo largo de toda la vida es del 2 -10 % y, si tanto la madre como el padre tienen la enfermedad, la posibilidad es del 15-30 %.
- Efectos del embarazo sobre el curso de la enfermedad.
Se han realizado diversos estudios para valorar si el embarazo puede modificar la evolución de la enfermedad inflamatoria intestinal. En general, si la enfermedad está inactiva, el embarazo no parece aumentar el riesgo de brotes, y en el caso de que se produzcan son más frecuentes durante el primer trimestre y en el período del postparto. No obstante, si la enfermedad está activa antes de la concepción, puede aumentar el riesgo de empeoramiento de la misma.
Habitualmente se aconseja, al igual que en una mujer no embarazada, seguir con el tratamiento de mantenimiento y modificarlo si aparece un brote. Por todo ello, es muy importante que la situación de embarazo se comunique lo antes posible al equipo de salud de referencia, para tomar conjuntamente las decisiones más oportunas tanto para la madre como para el feto. Evidentemente, en todos los casos es aconsejable una cierta planificación del embarazo, es conveniente buscar el momento de remisión de la enfermedad y de buen estado de salud.
- Efectos de la enfermedad sobre el embarazo y el parto.
Se han hecho diversos estudios para valorar el efecto de la enfermedad inflamatoria sobre el embarazo. En general, el curso del embarazo y el desarrollo del niño no suelen verse afectados si la enfermedad está en remisión o ligeramente activa; su evolución es comparable a la de la población general. Si la enfermedad está activa en el momento de la concepción (sobre todo en brote severo), existe más riesgo de abortos espontáneos o nacimientos prematuros. Por ello, es recomendable planear el embarazo para que la enfermedad esté estable e inactiva durante el mismo. Es importante resaltar que ni en la colitis ulcerosa ni en la enfermedad de Crohn hay un riesgo mayor que en la población general de presentar malformaciones congénitas.
- Cirugía previa y enfermedad perianal.
La mujer que ha sido sometida a cualquier cirugía y en función de la causa de la intervención, el tipo de cirugía practicada y el tiempo transcurrido desde la misma, deberá adoptar un conjunto de medidas durante el embarazo y en el momento del parto. Para ello es fundamental un seguimiento estricto por parte de todos los profesionales implicados (comadrona, ginecólogo, digestólogo...). El parto por vía vaginal es posible, pero a menudo es preferible la cesárea para evitar complicaciones relacionadas con la enfermedad (por ejemplo, en el caso de tener fístulas o fisuras perianales).
- Medicamentos para el tratamiento de la enfermedad inflamatoria intestinal durante el embarazo y la lactancia.
Antes de planificar el embarazo (entre 3-6 meses), es estrictamente necesario que la mujer lo consulte con su equipo de salud, ya que algunos tratamientos pueden ser perjudiciales para el fetos y contraindicados en la lactancia. Es conveniente mantener contacto con el equipo de salud e informarlo del estado gestación.
En general, se recomienda seguir el tratamiento farmacológico de la enfermedad durante el embarazo, ya que si se suspende la toma de los fármacos utilizados para mantener la remisión, la enfermedad podría empeorar.
Los brotes de la enfermedad durante el embarazo, en principio, deben tratarse de la misma forma que en mujeres no embarazadas. Debe recordarse que la alimentación continua siendo un factor muy importante tanto para el control de la enfermedad como para el control del embarazo.
2. Ser portador de una ostomía
Para resolver algunas de las complicaciones más graves y cabe decir poco frecuentes de la enfermedad inflamatoria intestinal, puede ser necesario el tratamiento quirúrgico. En algunas ocasiones puede ser imprescindible construir una ostomía, que consiste en hacer salir directamente el intestino al exterior mediante una abertura (estoma) practicada en la pared abdominal a través de la que se eliminan las heces. Esta ostomía puede ser temporal o definitiva y en función de la parte del intestino que se exterioriza la ostomía recibe nombres diferentes:
- Colostomía cuando es el intestino grueso o colon. Se localiza habitualmente en el lado izquierdo del abdomen.
- Ileostomía cuando es la última parte del intestino delgado, llamada íleon. Se localiza habitualmente en el lado derecho del abdomen.
Esta nueva situación, que resuelve un problema grave para la salud de la persona, conlleva sin duda un cambio en su situación de vida al cual deberá adaptarse.
3. Viajar
Viajar es una actividad que, bien por placer o bien por motivos laborales, puede ser habitual en la vida de muchas personas. Padecer una enfermedad crónica como una enfermedad inflamatoria intestinal no debe limitar esta actividad, pero hace necesario hacer un conjunto de consideraciones para preservar la salud y evitar problemas y complicaciones de la enfermedad. A la hora de viajar hay que tener en cuenta precauciones como llevar siempre toda la medicación desde casa, asegurar el transporte adecuado de la misma o repartirla en varios sitios del equipaje.
Problemas de salud relacionadospP@)
Los problemas de salud relacionados con la enfermedad inflamatoria intestinal se dividen en las posibles manifestaciones extraintestinales de la enfermedad y las complicaciones de la misma.
Como problemas de salud relacionados destacan:
1. Las manifestaciones extraintestinales de la enfermedad, 2. Las complicaciones de la enfermedad, 3. Enfermedades intercurrentes, 4. Manifestaciones psicosociales y calidad de vida.
1. Las manifestaciones extraintestinales de la enfermedad
Cómo se manifiestan: manifestaciones extraintestinales
2. Las complicaciones de la enfermedad
2.1 En la colitis ulcerosa
Las complicaciones que pueden aparecer son poco frecuentes y muchas personas no van a presentar ninguna de ellas a lo largo de la evolución de la enfermedad.
Destacan:
- Hemorragia masiva. Se presenta con abundante expulsión de sangre roja oscura por el ano. Se requiere una atención urgente (sin demora).
- Perforación del intestino. Principalmente se presenta con dolor abdominal intenso, abdomen en tabla (duro), fiebre, sudoración y malestar general. Se requiere una atención urgente (sin demora).
- Megacolon tóxico (dilatación aguda de un segmento o de todo el colon). Se presenta principalmente con dolor y distensión abdominal, fiebre y malestar general. Se requiere una atención urgente (sin demora).
- Estenosis colónica (estrechez del colon). Se presenta con dolor y distensión abdominal habitualmente después de la ingesta. Si la estrechez es muy severa, puede haber ausencia de defecación. Ante esta sintomatología es importante consultar con el equipo de salud.
- Cáncer de colon. En general la incidencia y la mortalidad por cáncer es similar entre la población en general y las personas con EII, aunque existe un mayor riesgo en el caso de cáncer colorrectal. Los dos factores que se relacionan con una frecuencia superior de cáncer colorrectal son la extensión de la enfermedad (con afectación de todo el colon, el riesgo es mayor) y el tiempo de evolución (a partir de los 10 años de evolución aumenta el riesgo). Para detectar posibles lesiones precancerosas e incluso prevenir la aparición del cáncer se recomienda, a partir de los 10 años del diagnóstico de la enfermedad, hacer periódicamente estudios endoscopios con biopsias.
- Osteoporosis. Consiste en una disminución de la masa ósea que debilita el hueso y hace aumentar la posibilidad de fracturas. Un buen control y seguimiento con el equipo de salud es lo mejor para prevenirla y detectarla pronto.
- Alteraciones hematológicas (de la sangre). Principalmente la alteración en los valores del hemograma: disminución del número de eritrocitos o glóbulos rojos o de la hemoglobina (anemia), aumento o descenso de glóbulos blancos (leucocitosis y leucopenia) y aumento de plaquetas (trombocitosis). Destacan también las alteraciones en la coagulación, que provocan una tendencia a la hemorragia y a la trombosis (formación de trombos o coágulos de sangre en las venas). Un buen control y seguimiento con el equipo de salud es lo mejor para prevenirla y detectarla pronto.
2.2 En la enfermedad de Crohn
Las complicaciones que pueden aparecer son:
- Estenosis intestinal. Consiste en una estrechez del intestino causada o bien por la rigidez de su pared a consecuencia de la actividad continuada de la enfermedad, o bien por una inflamación muy aguda que cierra la luz intestinal. Se manifiesta con dolor abdominal tras la ingesta y a menudo se acompaña de náuseas. La severidad de la estenosis y la intensidad de los síntomas (mucho dolor y presencia continuada de nauseas y vómitos) condicionan la urgencia de la actuación médica, que puede ser quirúrgica.
- Fístulas y abscesos. La fístula es una conexión anormal entre un órgano, vaso o intestino y otro órgano, vaso, intestino o la piel. Cuando el proceso inflamatorio transmural (que afecta todas las capas del intestino), característico en la enfermedad de Crohn, penetra hasta abarcar todo el grosor de la pared intestinal, se pueden producir trayectos fistulosos que pueden seguir diferentes direcciones hasta su punto final. Cuando la fístula desemboca al exterior a través de la piel (por ejemplo, puede desembocar en el ombligo) se denomina fístula externa, y aparece en forma de grano (pequeño orificio), a través del cual surge una supuración. Cuando la fístula no desemboca al exterior se denomina fístula interna, y puede finalizar su trayecto con la formación de un absceso (bolsa de pus), habitualmente localizado en la zona anal, que produce dolor local y fiebre. También puede desembocar en otros segmentos del intestino u otros órganos, como la vejiga urinaria.
A menudo, el tratamiento de las fístulas y los abscesos requiere un abordaje farmacológico y quirúrgico combinado, que será más o menos urgente en función de las manifestaciones que presente cada persona. Las medidas higiénicas y la alimentación también son importantes para el control y la mejora de la sintomatología asociada a las fístulas y los abscesos.
- Enfermedad de Crohn perianal (zona anal). La enfermedad perianal se caracteriza por la presencia de fístulas, fisuras o abscesos en la zona anal. En ocasiones es la manifestación más importante y molesta que presenta una persona con enfermedad de Crohn y puede ser la inicial, antes incluso de la aparición de los síntomas digestivos. Se manifiesta con dolor en la zona anal, presencia de sangre roja y pus con las deposiciones, y en ocasiones fiebre y malestar. A menudo el tratamiento de la enfermedad perianal requiere un abordaje farmacológico y quirúrgico combinado que será más o menos urgente en función de las manifestaciones que presente cada persona. Las medidas higiénicas y la alimentación también son importantes para el control y la mejora de la sintomatología asociada a la afectación perianal.
- Hemorragia masiva. Se presenta con abundante expulsión de sangre roja oscura por el ano. Se requiere una atención urgente (sin demora).
- Perforación del intestino. Principalmente se presenta con dolor abdominal intenso, abdomen en tabla (duro), fiebre, sudoración y malestar general. Se requiere una atención urgente (sin demora).
- Megacolon tóxico (dilatación aguda de un segmento del colon o de su totalidad). Se presenta principalmente con dolor y distensión abdominal, fiebre y malestar general. Se requiere una atención urgente (sin demora).
3. Enfermedades intercurrentes
La enfermedad intercurrente es la que tiene lugar en el transcurso de otra enfermedad y la modifica en un grado más o menos elevado. En general una enfermedad intercurrente puede ser un factor de riesgo para activar un brote de la enfermedad, por ello es importante su detección precoz, extremar los controles habituales (control del número de deposiciones, presencia de sangre en las heces…) y contactar con el equipo de salud para controlar la enfermedad intercurrente (por ejemplo, la gripe) y para el control de la EII, si fuera necesario. Se recomienda, además, tomar ciertas medidas en cuanto a la alimentación.
Alimentación y EII / pautas dietéticas en las enfermedades intercurrentes
4. Manifestaciones psicosociales y calidad de vida
La enfermedad inflamatoria intestinal (enfermedad de Crohn y colitis ulcerosa) es una enfermedad crónica. Esta cronicidad es precisamente la que puede generar un conjunto de cambios en la vida de la persona que en el ámbito personal, familiar y social pueden manifestarse, por ejemplo, en cambios en la autoimagen y la autoestima, en la dinámica familiar o en la vida laboral y de relación. La vivencia de estos cambios y las respuestas que cada persona genere para afrontarlos o adaptarse a esta nueva situación de salud, dependerán de factores como el tipo de enfermedad y de su evolución, los recursos personales que cada persona tenga y de cómo los utilice, y los sistemas de apoyo de los que disponga ésta y su familia, entre otros.
Factores y conductas de protecciónpP@)
La enfermedad inflamatoria intestinal es una enfermedad de causa desconocida, pero conocer y potenciar ciertos factores y conductas de protección puede ayudar tanto al control de la enfermedad como a la mejora de la salud y la calidad de vida de la persona.
Entre estos factores y conductas destacan:
- Responsabilizarse y participar activamente en el control de la enfermedad (por ejemplo, tomar la medicación prescrita de forma adecuada, adaptar la alimentación al estado de actividad de la enfermedad…) y en el manejo de la situación de salud (por ejemplo, utilizar de forma responsable las terapias complementarias...).
- Utilizar fuentes de información acreditadas y rigurosas para adquirir aquellos conocimientos que permitan tomar decisiones saludables. Contrastar siempre que sea necesario esta información con el equipo de salud (enfermera, médico, nutricionista…).
- Introducir aquellos cambios en el desarrollo de las actividades de la vida diaria que cada persona considere de forma única que pueden favorecer su bienestar y su calidad de vida.
- Controlar y evitar los factores y conductas de riesgo que se relacionan con la actividad de la enfermedad.
- Identificar la red de recursos (personales, familiares y sociales) que cada persona pueda necesitar y utilizarla (por ejemplo, los grupos de ayuda mutua).
Factores y conductas de riesgopP@)
La enfermedad inflamatoria intestinal es una enfermedad de causa desconocida. Sin embargo, a lo largo de la historia se han hecho diferentes estudios en un intento de conocer los principales factores de riesgo que pueden desencadenar los brotes de la enfermedad, entre los que se destacan:
- Factores ambientales
- Factores genéticos
- Factores inmunológicos
Además de estos factores, hay ciertos medicamentos, infecciones, cambios y procesos fisiológicos que se consideran también factores de riesgo de brotes o de problemas asociados a la enfermedad, y por ello deben ser tenidos en cuenta:
1. Medicamentos, 2. Toxiinfecciones intestinales, 3. Cambios de estación, 4. La menstruación.
1. Medicamentos
- Antiinflamatorios no esteroides (AINE)
El consumo de AINE se ha relacionado con el desarrollo de brotes de la EII, por lo que su uso debe limitarse a aquellas situaciones en que lo prescriba específicamente el médico que controla la evolución de la EII.
- Anticonceptivos orales
Los datos de que se dispone actualmente sobre el efecto de los anticonceptivos orales en la enfermedad inflamatoria intestinal (EII) son contradictorios, probablemente porque la composición hormonal de estos medicamentos ha variado en el transcurso de los años y porque existen factores de confusión asociados, como el hecho de que las mujeres que toman anticonceptivos orales pueden ser, además, fumadoras y, habiéndose demostrado el efecto negativo del tabaco en la enfermedad de Crohn, resulta difícil evaluar por separado el efecto de cada uno de ellos.
Un efecto adverso de los anticonceptivos orales es que aumentan la predisposición para desarrollar trombosis vasculares, por lo que su consumo incrementaría aún más el riesgo de trombosis propio de la enfermedad. Por ello se recomienda precaución.
- Antibióticos
En la actualidad se considera que la flora bacteriana intestinal puede jugar un papel relevante en el desarrollo de la enfermedad. Dado que las bacterias de la flora intestinal están en un perfecto equilibrio, el empleo de antibióticos puede producir cambios en la flora y romper este equilibrio, con el consiguiente aumento del riesgo de padecer un brote. Sin embargo, algunos antibióticos se pueden utilizar incluso para tratar la enfermedad o sus complicaciones. Por lo tanto, ante la prescripción de un antibiótico se recomienda consultar con el equipo médico para decidir si es conveniente o hay que valorar las posibles alternativas.
2. Toxiinfecciones intestinales
Este término hace referencia a las típicas gastroenteritis del verano, que, en una persona con EII, pueden precipitar un brote. En este sentido, hay que tener mucho cuidado con los huevos, las mayonesas, las verduras frescas mal lavadas, etc., y aplicar todas las medidas de precaución que recomiende el equipo de salud.
3. Cambios de estación
Diversos estudios epidemiológicos han sugerido una posible influencia de las estaciones (primavera, verano, otoño e invierno) en la presentación de la enfermedad y en los brotes de la misma. Sin embargo, los cambios de estación no parecen influir en el curso de la enfermedad.
4. La menstruación
El ciclo menstrual puede ser un factor que altere los síntomas de la enfermedad. Por lo tanto, durante los días de regla, y si han aparecido síntomas de la enfermedad, es conveniente extremar las precauciones en cuanto a la dieta y el ejercicio físico, y recordar que es importante evitar siempre los antiinflamatorios, etc.
Por otro lado, tomar conciencia y responsabilizarse de la salud de un mismo puede condicionar de forma determinante el control y la evolución de la enfermedad, y así evitar brotes y favorecer un control más rápido y eficaz de los mismos. Por ello se recomienda tener en cuenta los factores y las conductas de protección asociadas a la enfermedad.
Información general
DescripciónpP@)
La enfermedad inflamatoria intestinal (EII) hace referencia a un grupo de trastornos inflamatorios crónicos en que, por algún mecanismo aún desconocido, se produce la activación del sistema inmunitario, lo que afecta al sistema digestivo. Fundamentalmente engloba dos enfermedades: la enfermedad de Crohn y la colitis ulcerosa. Ambas se caracterizan por la aparición de una inflamación repetitiva del tubo digestivo, principalmente del intestino delgado o del colon, lo que puede producir diferentes signos y síntomas, como dolor abdominal, diarrea o expulsión de sangre con las heces.
Actualmente no existe una cura definitiva para la enfermedad, aunque sí que se dispone de diferentes tratamientos para controlar la inflamación y los síntomas. La enfermedad se manifiesta en forma de brotes (fase de actividad) que se alternan con periodos de remisión (fase de inactividad).
La colitis ulcerosa afecta, de forma difusa y continua, la mucosa y submucosa del intestino grueso, predominantemente el colon, mientras que la enfermedad de Crohn puede afectar a todo el grosor de la pared intestinal de cualquier parte del tracto gastrointestinal (de la boca al ano) de forma segmentaria, alternando zonas afectadas con zonas sanas.
En ocasiones, cuando la zona afectada es el colon, resulta muy difícil diferenciar ambas entidades o enfermedades, por eso se conoce como colitis indeterminada a un cuadro de solapamiento entre ellas.
HistoriapP@)
La colitis ulcerosa y la enfermedad de Crohn son enfermedades conocidas desde finales del siglo XIX y principios del XX. En 1932 un médico americano, Burrill Bernard Crohn, del Hospital Monte Sinaí de Nueva York (EE. UU.), y dos colegas, Ginzburg y Oppenheimer, presentaron una serie de 10 casos con los mismos síntomas: fiebre, diarrea y pérdida de peso. Todos fueron operados y les hallaron lesiones inflamatorias en el íleon (intestino delgado), por lo que esta enfermedad se denominó ileítis regional. Posteriormente se hicieron nuevos descubrimientos de esta patología, se observó que no sólo afectaba al íleon, sino que también podía localizarse en otras zonas del tubo o tracto digestivo, básicamente en el colon, y recibió el nombre de enfermedad de Crohn, como reconocimiento a este médico.
En 1875, dos médicos, S. Wilks y W. Moxon, describieron por primera vez la colitis ulcerosa como una entidad distinta de la enfermedad de Crohn. Más tarde, hacia 1909, Hawkins, otro científico, escribió un excelente relato de la enfermedad y de su historia natural. En el mismo año Sir Arthur Hurst, investigador, hizo la primera descripción completa de la colitis ulcerosa.
EtiologíapP@)
La enfermedad inflamatoria intestinal es una enfermedad de causa desconocida.. No es una enfermedad infecciosa ni tampoco hereditaria. Se cree que algún agente inicial desconocido (microbios, virus, componentes de la dieta, tabaco, medicamentos antiinflamatorios esteroideos, etc.) pone en marcha en el intestino una serie de cambios inflamatorios que son anormalmente intensos y que pueden aparecer en persones con una predisposición genética. Sin embargo, a lo largo de la historia se han hecho diferentes estudios para intentar descubrir los distintos factores que pueden desencadenar los brotes de la enfermedad. Entre ellos cabe destacar factores ambientales, genéticos e inmunológicos.
1. Factores ambientales, 2. Factores genéticos, 3. Factores inmunológicos.
1. Factores ambientales
El hecho de que la enfermedad inflamatoria intestinal se dé con mayor frecuencia en determinadas zonas geográficas (como en occidente y en países en vías de desarrollo que adoptan estilos de vida propios de zonas desarrolladas) pone de manifiesto la relevancia del medio ambiente en la patogenia de estas enfermedades. Entre ellos destaca la dieta, el tabaco y el estrés.
1.1 La dieta
La exposición constante del tracto gastrointestinal a los productos ingeridos ha determinado que la dieta fuese un factor importante de investigación. A pesar de que no se dispone de conclusiones claras, se han hecho diferentes estudios que indican que el consumo de azúcares refinados podría tener relación con la EII.
1.2 El tabaco
Se han hecho varios estudios que sugieren que el tabaquismo constituye un factor de riesgo para el desarrollo de la enfermedad de Crohn y un factor protector ante la aparición de la colitis ulcerosa.
- Colitis ulcerosa. Parece que los fumadores tienen un riesgo menor de desarrollarla, mientras que quienes no han fumado nunca y, sobre todo, los que han dejado de fumar podrían tener una mayor incidencia de la enfermedad.
- Enfermedad de Crohn. Fumar parece que está relacionado con un mayor riesgo de padecer la enfermedad y que además se asocia a una mayor gravedad del curso clínico (aumento del número de brotes y de hospitalizaciones, más riesgo de desarrollar complicaciones, así como más riesgo de recurrencia posquirúrgica) y a una peor respuesta al tratamiento farmacológico. Según un metaanálisis publicado el 2006, el tabaquismo es un factor medioambiental de notable relevancia en la patogenia de la EII, así como en el efecto diferencial entre la enfermedad de Crohn y la colitis ulcerosa.
1.3 Fármacos
Todavía continúa el debate sobre la influencia de los antiinflamatorios no esteroideos (AINE), tanto en el debut de la enfermedad como en su evolución. Tampoco se ha podido demostrar que los anticonceptivos orales aumenten el riesgo de desarrollar la EII.
1.4 Estrés psicosocial
Según los diferentes estudios realizados, parece que el estrés o malestar emocional puede influir en el desarrollo de la enfermedad inflamatoria intestinal (EII) y aumentar el riesgo de aparición de nuevos brotes, así como la gravedad de los mismos. Aunque se ha encontrado una alta comorbilidad entre las alteraciones del estado de ánimo y la EII, no queda claro en la literatura si los trastornos psicopatológicos (depresión, ansiedad…) son previos al desarrollo de la enfermedad o son una consecuencia de ésta. Es importante indicar que las personas con EII tienden a considerar el estrés como una causa, y no sólo un desencadenante, de los brotes de su enfermedad. Esta percepción acerca de la causa de la enfermedad es muy importante para tratarla y afrontarla, motivo por el cual es esencial que las personas con EII comprendan qué es el estrés y cómo pueden manejarlo para mejorar su calidad de vida.
2. Factores genéticos
La enfermedad inflamatoria intestinal no es una enfermedad hereditaria aunque sí parece haber una predisposición genética, es decir, familiares directos de una persona afectada tienen una mayor predisposición a padecerla que el resto de la población. Aproximadamente un 10 % de les personas con EII presenta antecedentes familiares, y en caso de enfermedad de un familiar de primer grado existe un riesgo estimado de desarrollo de EII del 2 % al 10 %.
3. Factores inmunológicos
En el tracto gastrointestinal existe un sistema defensivo inmunológico constituido fundamentalmente por glóbulos blancos o leucocitos.
Por algún mecanismo todavía no bien conocido, en la enfermedad inflamatoria intestinal se produce la activación del sistema inmunológico y se desencadena una respuesta contra el propio tejido intestinal, lo que da lugar a una reacción inflamatoria que puede afectar sólo la mucosa en el caso de la colitis ulcerosa, o bien toda la pared intestinal (afectación transmural) en el caso de la enfermedad de Crohn.
Otros factores que pueden influir, desencadenar o agravar los brotes de la enfermedad son la toma de algunos fármacos, como antibióticos o antiinflamatorios no esteroides (AINE), las infecciones intestinales, los cambios de estación o la menstruación.
EpidemiologíapP@)
1. Incidencia y prevalencia
Las EII afectan entre 90 y 300 personas por cada 100.000 habitantes en la población general, Casati & Toner (2000).
Se considera que en las últimas décadas la incidencia y la prevalencia de la enfermedad de Crohn ha aumentado tanto en los países desarrollados como en los que están en vías de desarrollo.
2. Edad, raza y sexo
La enfermedad inflamatoria intestinal puede aparecer a cualquier edad, aunque tiende a manifestarse en personas jóvenes (entre 15 y 35 años), con un segundo pico de incidencia entre los 55 y los 65 años. Aparece con mayor frecuencia en personas de raza blanca –parece que los judíos son especialmente susceptibles de padecerla– y afecta por igual a personas de uno y otro sexo.
3. Distribución geográfica
Existe una distribución diferente de la enfermedad inflamatoria intestinal según las áreas geográficas, con una mayor incidencia en la zona norte de Europa y de Estados Unidos, así como en las zonas industrializadas respecto a las rurales. En Europa la incidencia en Escandinavia y en el Reino Unido es mayor que en Alemania, y claramente más alta que en los países de la zona mediterránea, como Francia, España, Italia o Grecia, aunque la incidencia en España ha aumentado en los últimos 40 años. Algo similar ocurre en Estados Unidos, donde la incidencia es mayor en estados del norte como Wisconsin y Washington que en estados del sur como Nuevo Méjico, Arizona y Tejas. Las zonas de baja incidencia son Asia, Centroamérica y Sudamérica.
TipospP@)
Tanto la colitis ulcerosa como la enfermedad de Crohn tienen unas características clínicas (signos y síntomas), endoscópicas y histológicas (afectación de las mucosas y los tejidos) específicas que permiten su diferenciación en la mayoría de los casos.
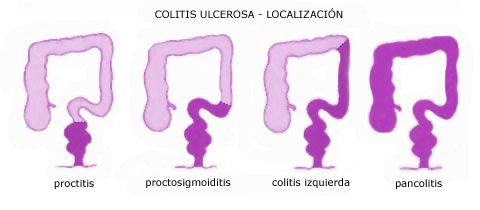
1. Colitis ulcerosa
Es una enfermedad inflamatoria intestinal que afecta la mucosa y submucosa del intestino grueso, predominantemente el colon, de forma difusa y continua, y no afecta otros tramos del tubo o tracto digestivo. Por lo general se inicia en el recto y el colon sigmoide (la última porción del intestino grueso), y si se extiende siempre lo hace en sentido ascendente. Según las zonas afectadas se puede hablar de:
- Proctitis: Cuando la enfermedad afecta el recto.
- Proctosigmoiditis: Es la inflamación que afecta hasta unos 25-30 centímetros del margen anal (recto y sigma).
- Colitis izquierda: Afecta el recto, el sigma y el colon descendente.
- Pancolitis: Es la colitis que afecta la totalidad del colon.
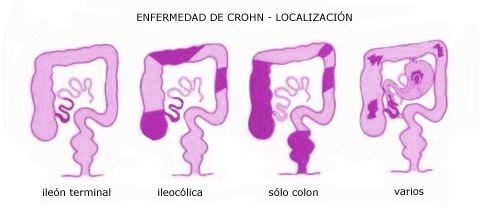
2. Enfermedad de Crohn
Es una enfermedad inflamatoria intestinal que puede afectar todo el grosor de la pared intestinal, lo que se denomina afectación transmural, con la formación de granulomas y que puede aparecer de manera simultánea en varios segmentos del tubo o tracto digestivo (de la mucosa bucal hasta el ano). El íleon terminal (la última porción del intestino delgado) es el lugar más frecuente de afectación –hasta un 40 % - 50 % del total de personas con enfermedad de Crohn–, seguido por el colon.
Es importante hacer una diferenciación clínica entre la colitis ulcerosa y la enfermedad de Crohn, ya que la evidencia demuestra que la evolución de la enfermedad, el pronóstico, la respuesta al tratamiento médico y la necesidad de tratamiento quirúrgico difieren de forma significativa en las dos enfermedades.
Consejos de la enfermera
RespirarpP@)
Un buen control de la respiración es una medida muy aconsejable para cuidar la salud personal, favorecer el reposo físico y mental, y en consecuencia controlar aquellos factores que se consideran desencadenantes de los brotes de la enfermedad, como por ejemplo el estrés.
En este sentido se recomienda:
- Considerar la conveniencia de emplear técnicas de relajación y de respiración controlada como medidas de apoyo en el control de la salud, tanto en la fase de inactividad de la enfermedad (remisión) como en la fase de actividad (brote).
- Aprender las técnicas de relajación más apropiadas y recomendadas por el equipo de salud, así como el mejor momento para ponerlas en práctica.
- Aplicar las técnicas de respiración aprendidas, de forma habitual, es decir, en época de remisión, y no sólo en los momentos considerados de crisis (estrés, cansancio, brotes de la enfermedad).
- Mejorar la respiración puede ayudar a reducir el dolor y las complicaciones asociadas al mismo. Tres sencillos ejercicios pueden ayudar a aconseguirlo:
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Comer y beberpP@)
El tratamiento nutricional es uno de los pilares del tratamiento de la enfermedad.
Cuando la enfermedad está inactiva (remisión) en general se recomienda:
- Seguir las pautas de la alimentación saludable:
Alimentación y EII / fase de remisión
Cuando la enfermedad entra en actividad (brote) ajustar la alimentación es una de las primeras cosas que la persona puede hacer de forma autónoma, incluso sin la necesidad de consultar con el equipo de salud. Las pautas dietéticas aplicadas de forma temprana, junto con una disminución del ritmo de actividad del día a día, facilitan el reposo intestinal y pueden ser claves para el control de los brotes leves y la mejora en los casos de brotes más severos.
En este sentido se recomienda:
- Personalizar siempre la dieta utilizando como base las normas generales recomendadas por el equipo de salud.
- Ajustar la alimentación al grado de actividad de la enfermedad de modo que sea la más adecuada para cada momento (brote leve, brote moderado, brote severo):
Alimentación y EII en un brote leve
Alimentación y EII en un brote moderado
Alimentación y EII en un brote agudo
- Seguir la alimentación recomendada ante las manifestaciones extraintestinales de la enfermedad.
Alimentación y EII / problemas de salud relacionados
- Adaptar las necesidades dietéticas relacionadas con la actividad de la enfermedad a las específicas relacionadas con otras situaciones de vida que se puedan darse simultáneamente. Por ejemplo:
Alimentación y embarazo durante los trastornos propios del embarazo
Independientemente de la fase de actividad de la enfermedad se recomienda:
- Incorporar progresivamente todos los alimentos que se aconsejen para evitar déficits nutricionales, y superar los tópicos como la eliminación o la exclusión permanente (incluso en época de remisión) de ingesta de leche y derivados.
- Determinar de forma individual los alimentos mejor tolerados, anotar todos aquellos alimentos que en un momento dado no han sido bien tolerados y compartir la información con el equipo de salud para tomar las decisiones adecuadas que seguro ayudarán a controlar la enfermedad y a mejorar la salud.
- Ajustar progresivamente la dieta más adecuada en función de la situación de vida de cada persona.
Alimentación y EII / según la etapa del ciclo vital
Alimentación y EII / embarazo - Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Moverse y mantener una postura corporal correctapP@)
La adecuación de la actividad física a la situación evolutiva de la enfermedad (en fase de brote o de remisión) forma parte del tratamiento de la enfermedad y es importante para controlar la situación de salud. Es una medida que junto con la adaptación de la dieta y el reposo intelectual o mental puede gestionar de forma autónoma cada persona, sin necesidad de consultar con el equipo de salud.
En este sentido se aconseja:
- Disminuir la actividad física cuando aparecen los primeros síntomas que indican actividad de la enfermedad, ya que el descanso y el reposo físico en general favorecen el reposo intestinal y por lo tanto el control de la inflamación.
- Priorizar la ejecución de las actividades de la vida diaria clasificándolas en imprescindibles, necesarias y prescindibles. Por ejemplo, preparar la comida puede ser imprescindible, pero quizás no lo es hacer las camas antes de salir de casa y seguramente es prescindible ordenar los armarios.
- Buscar y utilizar los recursos que puedan facilitar las actividades que requieren un esfuerzo físico. Por ejemplo, solicitar la entrega de la compra a domicilio.
- Informarse de los beneficios de la actividad física como fuente de salud.
- Practicar regularmente la actividad física y el ejercicio físico que más se adapte a la situación de salud de cada persona. En este sentido se debe tener en especial consideración la presencia de manifestaciones extraintestinales de la enfermedad, como por ejemplo la espondilitis anquilosant y practicar el tipo de actividad física más adecuada.
- Adaptar la actividad física habitual (deporte), si la hay, a la fase de actividad de la enfermedad. Por ejemplo, sustituir en momentos determinados el footing por caminar.
- Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Reposar y dormirpP@)
Cuando aparece un brote de la enfermedad se recomienda disminuir la actividad física y mental para favorecer el reposo intestinal y en consecuencia el control de la inflamación. De nuevo, la intensidad del brote y las circunstancias de vida de cada persona condicionarán las medidas a adoptar, entre las que destaca el control del estrés y la ansiedad.
Descansar es fundamental para asegurar el reposo físico y mental, y se recomienda tanto para mantener la salud como para prevenir y controlar los brotes de la enfermedad.
En este sentido se aconseja:
- Dormir y descansar las horas recomendadas según las necesidades de cada persona en función de la etapa del ciclo vital en la que se encuentre (infancia, adolescencia, adultez y vejez) y en función de sus circunstancias de vida.
- Introducir cambios cuando sea necesario (brotes de la enfermedad o en las épocas de más estrés) en los hábitos diarios referentes al descanso personal, como por ejemplo hacer la siesta si no es una actividad habitual.
- Incorporar alternativas a las rutinas habituales antes de acostarse, como tomar ciertos alimentos con propiedades relajantes (infusiones) así como considerar el tratamiento farmacológico, en momentos específicos, concretos, y siempre bajo prescripción médica.
- Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
EliminarpP@)
Cuando la enfermedad está inactiva (época de remisión) no hace falta tener ningún control especial en cuanto al hábito deposicional, que será específico de cada persona. Los cambios en el patrón deposicional considerado normal para cada persona pueden indicar actividad de la enfermedad. Las principales manifestaciones que indican actividad de la enfermedad son la diarrea, la presencia de sangre en las heces (rectorragia o hemorragia) y una sensación imperiosa de ganas de defecar o sensación de evacuación incompleta (tenesmo rectal). Además, en algunas ocasiones la persona puede necesitar la construcción de una ostomía, habitualmente de forma temporal, que le permita eliminar las heces.
En este sentido, para todas las personas –sean portadoras o no de una ostomía– se aconseja:
- Cuantificar y registrar en una libreta, durante las primeras 24-48 h de la aparición de los síntomas asociados a la actividad de la enfermedad, datos relevantes como el número de veces que se produce la evacuación intestinal, la presencia de sangre en las heces, la sensación de tenesmo rectal, etc. Esta medida permitirá tener un control más exhaustivo de la enfermedad y tomar las medidas recomendables de forma temprana, como iniciar un cambio en la alimentación, a la vez que facilitará al equipo de salud la valoración del grado de actividad de la enfermedad, en el caso que fuera necesaria la asistencia al centro de salud.
- Reponer la pérdida de líquidos que pueda causar la diarrea y la hemorragia con un buen aporte de líquidos (beber agua) siempre que no aparezcan vómitos, situación frente a la cual se debe consultar con el equipo de salud.
- Procurar que toda persona, sea niño, adolescente, adulto o anciano, tenga la intimidad necesaria en el momento de ir al baño (evacuar).
- Fomentar la autonomía de cada persona en la detección de los signos de actividad de la enfermedad. Si hubiese falta de autonomía y fuera necesario ayudar a la persona en este control, hay que hacerlo cuando finalice el acto de la defecación y no durante el mismo.
- Extremar las medidas que aseguren las máximas condiciones higiénicas en el momento de usar el inodoro, sobre todo en los lugares públicos. Se recomiendan medidas como colocar protectores de plástico en la zona de apoyo del váter o limpiarla con toallitas higiénicas.
- Aplicar las medidas relacionadas con la adecuación de la dieta, el dispositivo colector y la higiene del periestoma ante las necesidades que genera ser portador de una ostomía, específicas en función de cada tipo de ostomía y de la situación de vida de cada persona. Por ejemplo, una persona portadora de una colostomía puede llegar a regular en muchas ocasiones su hábito deposicional y conseguir una única eliminación de heces al día, y por consiguiente un único cambio de bolsa. Una persona portadora de una ileostomía, sin embargo, requerirá más cambios de bolsa al día, debido a que la consistencia más fluida de las heces no permite su control y se producen varias evacuaciones diarias, circunstancia que obliga a tomar medidas como llevar más dispositivos y bolsas de recambio.
- Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Eliminar
Evitar peligros y prevenir riesgospP@)
Un buen control de la enfermedad es esencial para evitar y prevenir peligros para la salud de la persona. Trabajar la autonomía personal para poder tomar aquellas decisiones que más se adecuen a las necesidades y las expectativas de cada persona es fundamental.
En este sentido es aconsejable:
- Utilizar fuentes de información y apoyo acreditadas que permitan a la persona, ante diferentes situaciones, tomar las mejores decisiones.
- Contrastar con el equipo de salud toda aquella información obtenida por otros medios y canales de información, como Internet, generen o no dudas.
- Prestar atención a los indicadores precoces de actividad de la enfermedad (signos y síntomas de los brotes) y tomar las medidas recomendadas lo antes posible.
- Seguir el tratamiento médico (medicación, dieta, actividad…) pautado, incluso cuando no hay actividad de la enfermedad.
- Actuar de forma responsable y efectiva ante los problemas de salud relacionados o que pueden afectar a la enfermedad, como las manifestaciones extraintestinales o las complicaciones de la enfermedad.
- Potenciar los factores de protección que permitan fortalecer el cuidado de la salud y evitar los factores de riesgo desencadenantes de la actividad de la enfermedad (brotes).
- Manejar con el máximo grado de independencia posible todo aquello que suponga un mayor control de la enfermedad y beneficio para la salud. Por ejemplo, que un niño pueda comunicar directamente al comedor escolar la necesidad de una dieta especial si percibe malestar asociado a la actividad de brote.
- Utilizar todos aquellos recursos que en un momento determinado puedan ayudar a la aceptación o manejo de la situación de salud. Por ejemplo, contactar con las asociaciones de enfermos o los grupos de ayuda mutua, o disponer, cuando sea necesario, de los beneficios que garantiza el certificado de disminución.
- Ante situaciones de salud concretas, temporales o permanentes, como ser portador de una ostomía, buscar alternativas que permitan manejarlas mejor. Por ejemplo, buscar los dispositivos que mejor se ajusten a las necesidades que en cada momento pueda tener cada persona, como por ejemplo querer bañarse en la playa o en la piscina, o estar embarazada.
- Considerar y aplicar todos los aspectos que puedan suponer para cada persona una mejora en sus interaciones sociales.
- Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud, ejerciendo el derecho que usted tiene a recibir la información necesaria.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Evitar peligros y prevenir riesgos
Comunicarse e interactuar socialmentepP@)
La cronicidad de la enfermedad y la manifestación en forma de brotes y sus características, como la diarrea y la urgencia en la evacuación, pueden crear un conjunto de problemas psicológicos y sociales, además de unos sentimientos que en ocasiones son difíciles de desvincular de la connotación de tabú que se asocia a la necesidad biofisiológica de defecar, como la vergüenza, el miedo o la inseguridad, que pueden afectar la comunicación y la interacción social de cada persona.
En este sentido es aconsejable:
- Comunicar, sin miedos ni tabúes, el problema de salud a aquellas personas escogidas de forma selectiva, como compañeros de trabajo o amigos, ya que puede ser de gran ayuda para asegurar el bienestar. Evita tener que dar explicaciones innecesarias o justificar ciertas conductas, y ayuda a vivirlas con normalidad, como por ejemplo a la hora de solicitar una ubicación concreta en el puesto de trabajo, cerca de los servicios.
- Aprender a gestionar o controlar el estrés, ya que, aunque no es la causa, sí es un factor desencadenante de la enfermedad. Utilizar ciertos tipos de terapias complementarias terapias complementarias puede ser de gran ayuda.
- Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Comunicarse e interactuar socialmente
Trabajar y divertirsepP@)
La actividad laboral y las actividades de ocio conllevan una fuente importante de interacciones sociales. Para afrontar algunos de los problemas o situaciones habituales que puede vivir cada persona en el día a día es recomendable tomar ciertas medidas.
En el ámbito laboral es recomendable:
- Solicitar un turno laboral estable, mañanas o tardes, y evitar, a ser posible, trabajar de noche para asegurar un buen descanso.
- Solicitar, en el entorno laboral, una ubicación física lo más cerca posible de un baño, y así garantizar el máximo grado de intimidad ante la necesidad de tener que ir al baño de forma frecuente.
- En momentos de cierta actividad de la enfermedad, aplicar ciertas medidas, como llevar comida casera y evitar comer en la cantina del trabajo o en bares y restaurantes.
- Ajustar el tipo de comida a la planificación laboral de cada día para asegurar un mayor control en el hábito deposicional. Por ejemplo, ante una reunión de trabajo que se prevé larga puede ser recomendable potenciar la ingesta de alimentos más astringentes (arroz, tostadas...) o evitar los más flatulentos (col, legumbres...).
- Disponer, cuando sea necesario, de los beneficios que garantiza un certificado de disminución y que suponen a menudo un pacto entre trabajador y empresario a través de los beneficios para ambos que éste otorga. Por ejemplo, para el trabajador poder solicitar sin reparos horas laborales para ir al centro de salud, y para el empresario ciertos beneficios fiscales al tener en plantilla a un trabajador con este tipo de certificado.
- Gestionar o no la baja laboral ante un brote de la enfermedad, siguiendo las recomendaciones del equipo de salud.
En el ámbito del ocio es recomendable:
- Tener en cuenta aquellos detalles que permitan disfrutar o realizar con mayor tranquilidad actividades de ocio comunes como ir al cine. Por ejemplo, situarse cerca de una puerta de salida o en los laterales de la sala para poder salir con más facilidad si fuera necesario, o evitar aquellos alimentos que puedan potenciar los ruidos intestinales.
- Planificar y comunicar, con tiempo, al equipo de salud aquellas actividades de ocio consideradas más complejas, como puede ser viajar. Acceder a fuentes de información acreditadas (con rigor) que permitan tomar a tiempo las medidas necesarias para controlar más su salud (por ejemplo, hacer una valoración de la medicación que se esté tomando con las vacunas que puedan ser recomendables ante un viaje).
- Solicitar siempre que se considere necesario el consejo o el asesoramiento del equipo de salud.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar hábitos saludables en relación con la actividad de la vida diaria de:
Tópicos y conductas erroneaspP@)
El estrés, así como las alteraciones del estado de ánimo, son factores desencadenantes de los brotes de la enfermedad y no una causa de la misma, según la literatura actual. En los últimos años ha habido un gran interés en el estudio del papel que desempeña el estrés picosocial en las EII, porque se asocia a una mayor vulnerabilidad de las personas a presentar la enfermedad, y también porque las mismas EII son sucesos en sí mismos altamente estresantes.
La mayoría de personas, cuando la enfermedad está inactiva (remisión), pueden hacer una vida normal. Sin embargo, es aconsejable controlar los factores de riesgo asociados a los brotes de la enfermedad, así como potenciar los factores protectores.
Las restricciones dietéticas generalizadas (sobre todo de lácteos, derivados y fibras) en época de remisión, a menudo no están justificadas. Las pautas generales para una alimentación saludable son las mismas que las recomendadas para la población en general y deberán adecuarse individualmente según las características y las necesidades de cada persona con la ayuda del equipo de salud.
La mayoría de personas con una enfermedad inflamatoria intestinal nunca llegan a ser portadoras de una ostomía y, en el caso de necesitarla, la mayoría de las veces es temporal.
 Comentarios
Comentarios
Listado
La calprotectina, es un indicador de inflamación intestinal. Por norma general cuanto mayor es el nivel de calprotectina mayor es la severidad de la inflamación. Los signos y síntomas que se pueden presentar en un brote de colitis ulcerosa por orden de frecuencia son: eliminación de sangre o moco con las heces (a veces también pus), tenesmo rectal, diarrea y dolor abdominal. Te recomiendo que leas nuestro tutorial sobre Colitis ulcerosa. Tutorial : https://www.infermeravirtual.com/esp/problemas_de_salud/enfermedades_transtornos/enfermedad_inflamatoria_intestinal#tutorial-49-que_es
Esperamos haberte ayudado.
Equipo Infermera virtual.
Enlaces de interés
Fuentes de interés general
- Crohn’s & Colitis Foundation of America
- Foro activo para pesonas con EII
- Unidad de Atención Crohn-colitis
Asociaciones / grupos de ayuda mutua
Comunidad de usuarios
Bibliografía
Bibliografía consultada
- Diaz Sibaja MA, Comeche Moreno MI, Mas Hesse B, Díaz García M, Vallejo Pareja MA. Enfermedad inflamatoria intestinal: depresión y estrategias de afrontamiento [Internet].
A: Apuntes de psicología Vol. 26 no 1. Sevilla: Colegio Oficial de psicologia de Andalucía oriental y Universidad de Sevilla; 2008. p.91-102. [accés 16 de setembre de 2009]. Disponible a:http://www.cop.es/delegaci/andocci/files/contenidos/VOL_26_1_7.pdf - Farreras P, Rozman C. Medicina interna [Recurs electrònic].
13a edició. Madrid: Harcourt Brace; 1997. [accés 16 de setembre de 2009]. Disponible a: http://www.sepeap.es/libros/farreras13/MEDIN.PDF - Fontanet G, Casellas F, Malagelada JR. La Unidad de Atención Crohn-Colitis: 3 años de actividad. Gac Sanit [Revista Internet].
2004 [accés 16 de setembre de 2009]; 18 (6). Disponible a:http://scielo.isciii.es/scielo.php?pid=S0213-91112004000800011&script=sci_arttext - Mañosa M. Calidad de vida y enfermedad inflamatoria intestinal: psicopatología y personalidad. Siete Dias Med [Revista Internet].
2009 [accés 16 de setembre de 2009]; (790). Disponible a: http://www.sietediasmedicos.com/index.php?option=com_docman&task=cat_view&gid=42&mosmsg=La+descarga+no+est%E1+autorizada+desde+ese+sitio.+%28www.google.es%29 - Mañosa M. Leucocitoaféresis en la enfermedad inflamatoria intestinal. Siete Dias Med [Revista Internet].
2009 [accés 16 de setembre de 2009]; (785). Disponible a: http://www.sietediasmedicos.com/index.php?option=com_docman&task=cat_view&gid=42&mosmsg=La+descarga+no+est%E1+autorizada+desde+ese+sitio.+%28www.google.es%29 - Martini GA, Brandes JW. Increased consumption of refined carbohydrates in patients with Crohn's disease.
Klin Wochenschr. 1976; 54 (8): 367-71. - Ritchie JK, Wadsworth J, Lennard-Jones JE, Rogers E. Controlled multicentre therapeutic trial of an unrefined carbohydrate, fibre rich diet in Crohn's disease.
Br Med J (Clin Res Ed). 1987; 295 (6597): 517-20. - Shoda R, Matsueda K, Yamato S, Umeda N. Epidemiologic analysis of Crohn disease in Japan: increased dietary intake of n-6 polyunsaturated fatty acids and animal protein relates to the increased incidence of Crohn disease in Japan.
Am J Clin Nutr. 1996; 63 (5): 741-5. - Swearingen, PL. Manual de enfermeria medico-quirurgica. Intervenciones enfermeras y tratamientos interdisciplinarios.
6a edició. Madrid: Elsevier; 2008.
Bibliografía recomanada
- Alcalá MJ, Casellas F, Fontanet G, Prieto L, Malagelada JR. Shortened questionnaire on quality of life for inflammatory bowel disease.
Inflamm Bowel Dis. 2004 Jul;10(4): 383-91. - Casellas F, Fontanet G, Borruel N, Malagelada JR. The opinion of patients with inflammatory bowel disease on healthcare received.
Rev Esp Enferm Dig. ( Madrid) 2004 [accés 3 de setembre de 2010 ]; 96 (3): 174-184. Disponible a: http://scielo.isciii.es/pdf/diges/v96n3/original2.pdf - Fontanet G, Casellas F, Malagelada JR. La Unidad de Atención Crohn-Colitis: 3 años de actividad.Gac Sanit [Revista Internet].
2004 [accés 3 de setembre de 2010]; 18(6). Disponible a: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0213-91112004000800011

Mª Teresa Luis Rodrigo
Enfermera. Profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona. Se ha interesado desde hace años en el desarrollo y la utilización de las terminologías enfermeras (de diagnósticos, intervenciones y resultados), desde una concepción disciplinar de los cuidados. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos en distintas revistas científicas.
Hasta diciembre de 2016 formó parte de la dirección científica y disciplinaria de la Infermera virtual y, como tal, ha participado en la elaboración de los conceptos nucleares que guían el contenido de la web, ha asesorado en cuanto a su construcción y en la selección de los temas a abordar, de igual modo, ha colaborado, siempre desde la perspectiva científica y disciplinaria, en la revisión de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de publicarlo en la web.


Carmen Fernández Ferrín
Enfermera. Fué profesora Emérita de la Escuela de Enfermería de la Universidad de Barcelona.
La Carmen falleció en agosto del 2013 pero su aportación y experiencia enfermera continuaran siempre presentes en la Enfermera virtual.
Fué experta en el modelo conceptual de Virginia Henderson, se interesó por el desarrollo disciplinar de la enfermería, especialmente por todo lo relacionado con la construcción teórica del mismo. Conferenciante y ponente en foros de discusión y formación profesional. Autora de Los diagnósticos enfermeros. Revisión crítica y guía práctica (8ª ed., Madrid: Elsevier, 2008) y de De la teoría a la práctica. El pensamiento de Virginia Henderson en el siglo XXI (3ª ed., Barcelona: Masson, 2005), así como de numerosos artículos.
Formó parte de la dirección científica de la Enfermera virtual y, como tal, participó en la definición de los conceptos nucleares que enmarcan la filosofía de la web, asesoró en la construcción de la misma y en el diseño de la estructura de las fichas. Así mismo, participó en la selección de los temas a abordar, en la revisión, desde el punto de vista disciplinar, de los contenidos elaborados por los autores y en la revisión final del material elaborado antes de su publicación en la web.


Roser Castells Baró
Llicenciada en filologia catalana (UB), màster en escriptura per a la televisió i el cinema (UAB), i postgraduada en reportatge de televisió (UPF). Ha treballat com a lingüista especialitzada en llenguatges tècnics i científics al Centre de Terminologia Termcat, i com a assessora lingüística i traductora a la "Revista de la Reial Acadèmia de Medicina de Catalunya", entre altres entitats. Actualment, compagina l'activitat com a lingüista amb la de guionista. Ha col·laborat en la realització de diversos vídeos didàctics per al COIB.


Toni Torrejón Herrera
Diplomado en enfermería, especialista en enfermería del trabajo y licenciado en documentación. Máster en Administración y gestión en curas de enfermería (UB). Ha finalizado los cursos del programa de Doctorado en salud pública y metodología en investigación biomédica y está en proceso de elaboración de la tesis doctoral.
Ha trabajado durante seis años como enfermero de investigación asistencial en el Hospital Vall d’Hebron Instituto de Investigación (VHIR). Ha recibido el Premio Insignia del Delfín de Oro, en reconocimiento al compromiso y a la implicación en el máster en Administración y gestión en curas de enfermería, y el Liderazgo en investigación, como propuesta de la Dirección de la EUI Santa Madrona.
Desde hace seis años es investigador licenciado CIBERehd del Instituto de Salud Carlos III de Madrid en la Unidad de Atención Crohn-Colitis del Servicio de Aparato Digestivo del Hospital Universitario Vall d’Hebron, tarea que compagina desde hace nueve años con el área de salud laboral.
Cree que la Enfermera virtual es un proyecto creíble, ya que ofrece información fiable, actual, práctica, de calidad y de forma gratuita. Destaca la apuesta de la Enfermera virtual por la aproximación a la promoción y la educación para la salud a través del conocimiento enfermero.


Gisel Fontanet Cornudella
Máster en educación para la salud (UDL). Postgrado en Enfermería psicosocial y salud mental (UB).
Actualmente es gestora de desarrollo de personas de la Unidad de Gestión del Conocimiento de la Fundación Sanitaria Mollet. Miembro del Consejo Asesor Fundación TICSALUT 2014-2017, del grupo @MWC_nursing, entre otros.
Hasta abril de 2015, ha sido adjunta en la Dirección de Programas del COIB llevando a cargo la dirección y coordinación del proyecto Infermera virtual y hasta diciembre de 2016 la dirección de la elaboración y el mantenimiento de los contenidos de Infermera virtual en lo que a su vertiente estructural y pedagógica se refiere, y como asesora del proyecto. Considera que las tecnologías de la información y la comunicación (TIC) e Internet y, en general, la red 2.0 son un canal de comunicación e interacción con y para los ciudadanos, con un gran potencial para la promoción de la autonomía e independencia de las personas en el control y mejora de su salud, como complemento de la atención presencial y continuidad de los cuidados, puesto que es un medio a través del que la persona poco a poco expresa sus necesidades, deseos o inquietudes. Esta información es primordial para conocer el sujeto de la educación y en el cuidar.
Desde 1998, su actividad profesional se desarrolla en el marco de la promoción y la educación para la salud. Fue coordinadora y enfermera asistencial durante 6 años de la Unidad de educación para la salud en la atención a personas afectadas de un problema de salud crónico del Hospital Vall d’Hebron de Barcelona, donde intercaló de forma pionera la atención presencial y virtual. Ha ido centrando su línea de trabajo en el desarrollo de proyectos en el campo de la tecnología de la información y la comunicación (TIC), en el ámbito de la salud.
Es autora de diversas publicaciones, tanto en el registro escrito como en el audiovisual, y de documentos de opinión referentes a la promoción y educación para la salud. Ha colaborado y ha participado en varias jornadas, espacios de debate y estudios de investigación, entre otros, relacionados con la aplicación de las TIC en el ámbito de la salud. Ha iniciado líneas de trabajo en el marco de la promoción y educación para la salud en la escuela, como contexto de ejercicio de la enfermera. Fué miembro fundador del grupo Innovación y Tecnología del COIB @itcoib.

 Guardando valoración...
Guardando valoración...