Información práctica
Estructura y función del cuerpo humanopP@)
El sistema que está directamente relacionado con la gripe es el sistema respiratorio.
La persona, hombre o mujer, de cualquier edad o condición, es un ser multidimensional integrado, con necesidades propias, capaz de actuar para conseguir los objetivos que se propone, asumir la responsabilidad de su vida y de su bienestar, y de relacionarse consigo mismo y con su entorno en la dirección escogida.
La idea de ser multidimensional integrado incluye las dimensiones biológica, psicológica, social y espiritual. Todas experimentan procesos de desarrollo y se influencian mutuamente. Cada una de las dimensiones con que se describe la persona están relacionadas permanente y simultáneamente con las demás, y forman un todo en el que ninguna se puede reducir o subordinar a la otra, ni puede ser tenida en cuenta de forma aislada. Por lo tanto, ante cualquier situación, la persona responde como un todo con una afectación variable de las cuatro dimensiones. Cada dimensión conlleva una serie de procesos, algunos de ellos son automáticos o inconscientes, y otros, en cambio, son controlados o intencionados.
Teniendo siempre presente este concepto de persona, se pueden estudiar aisladamente las alteraciones de algunos de los procesos de la dimensión biofisiológica en diferentes situaciones.
Como se manifiestaP@)
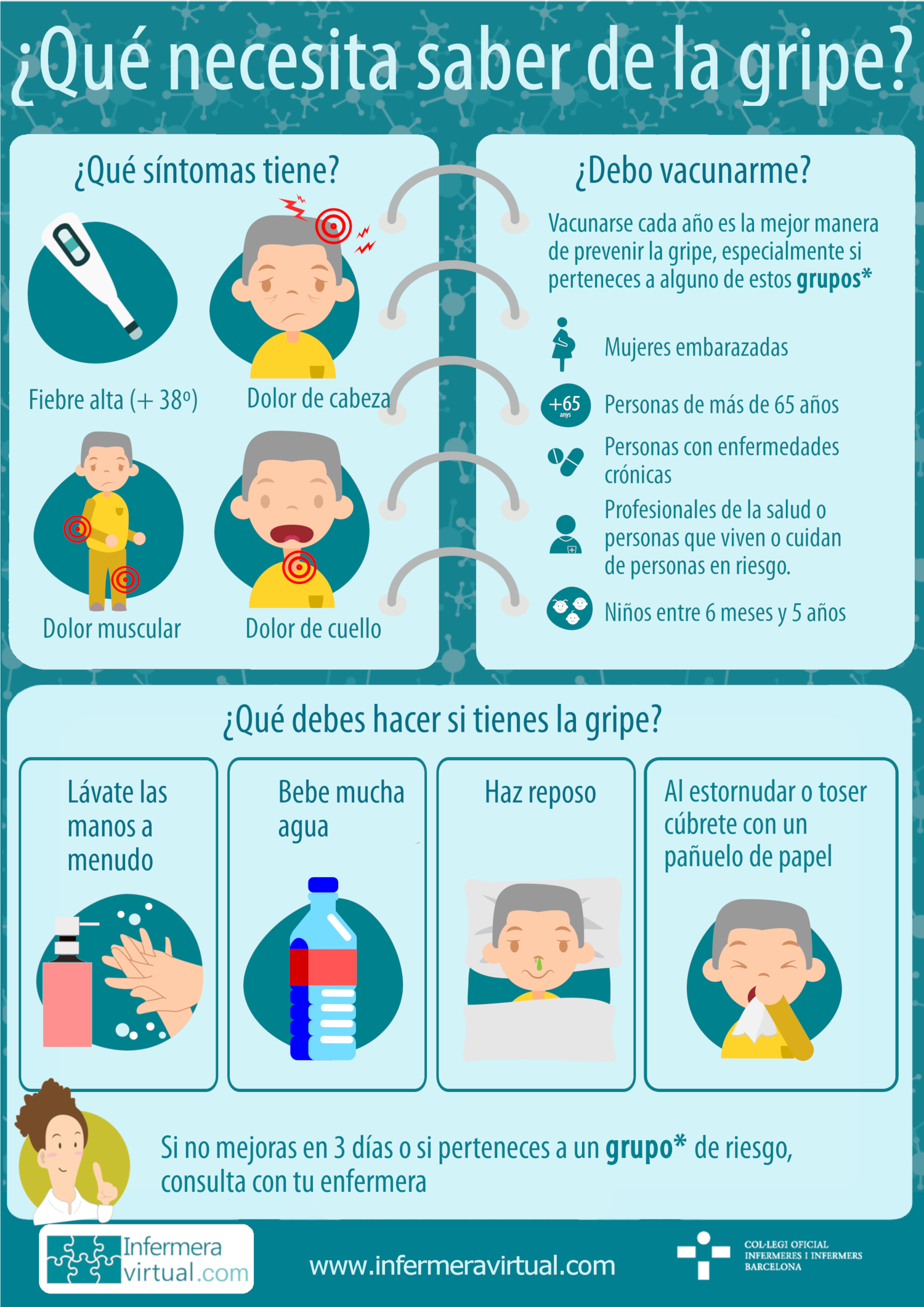
Los síntomas son los típicos de cualquier enfermedad respiratoria y podrán coexistir más o menos según las características de cada persona, las enfermedades previas y su situación de salud anterior. Generalmente los síntomas empiezan de forma brusca y se pueden confundir fácilmente con los síntomas de un resfriado común.
Los síntomas más habituales son:
- Fiebre alta: Temperatura axilar por encima de 38 ºC; suele durar dos o tres días, pero puede prolongarse hasta 7-8 días. Es uno de los síntomas más molestos. No todas las personas con el virus de la influenza tienen fiebre.
- Dolor muscular: Dolor de forma generalizada en todo el cuerpo, provoca aumento de la sensación de decaimiento.
- Dolor de cabeza: muy característico; normalmente coincide con la subida de la fiebre. Es un dolor difuso (no se localiza en una parte en concreto de la cabeza) y aumenta al dirigir la mirada hacia los lados.
- Cansancio y debilidad: debido a la fiebre y el dolor muscular, las personas sienten ese cansancio y sensación de debilidad generalizada.
- Tos: es el síntoma que más perdura y puede persistir durante semanas después del proceso.
- Dolor de garganta: Enrojecimiento de la garganta, sensación de picor y sequedad.
- En algunas ocasiones se puede dar una pérdida del sentido del olfato, llamada anosmia.
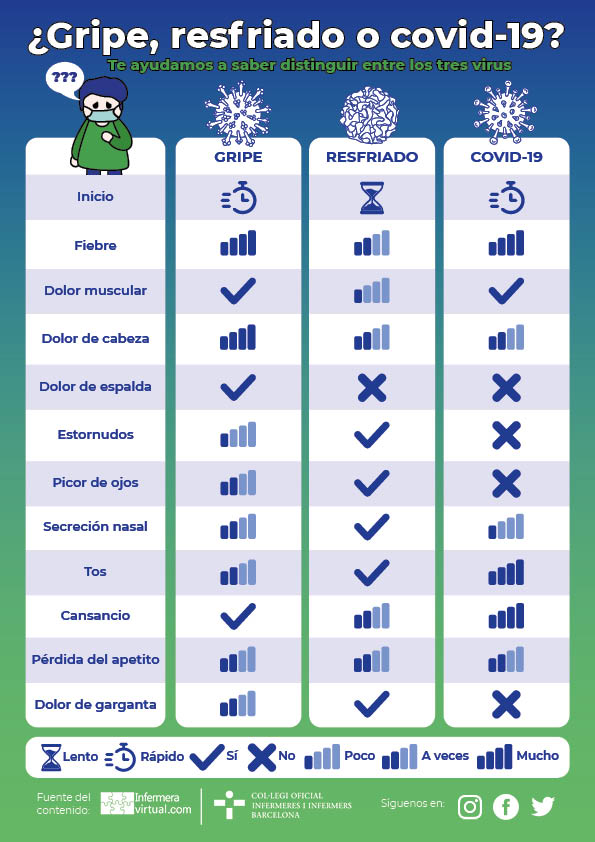
Diferenciación entre gripe, resfriado y covid19 |
|||
|---|---|---|---|
| GRIPE | RESFRIADO | COVID19 | |
| Inicio | Rápido | Lento | Rápido |
| Fiebre | Alta | A veces, pero no alta | Alta |
| Dolor Muscular | Sí | Leve | Sí |
| Dolor de Cabeza | Fuerte | A veces | A veces |
| Dolor de Espalda | Sí | No | No |
| Estornudos | Pocos | Sí | No |
| Picor en los ojos | A veces | Sí | No |
| Secreción nasal | A veces | Sí | Poco |
| Tos | A veces | Sí | Sí, persistente |
| Cansancio | Sí | A veces | Mucho |
| Pérdida del apetito | A veces | A veces | A veces |
| Dolor de cuello | A veces | Sí | No |
| Anosmia | No | No | A veces |
Posibles complicaciones
La mayoría de las personas se recuperan de la gripe en un periodo corto (desde unos días hasta menos de dos semanas), pero algunas personas pueden desarrollar complicaciones.
Hay personas con más riesgo de sufrir complicaciones graves de la gripe: las personas mayores de 65 años, personas con enfermedades crónicas como la diabetes, enfermedades cardíacas, personas con problemas respiratorios y mujeres embarazadas.
La complicación leve más común es la otitis, infección del conducto auditivo. Hay complicaciones de carácter más grave como la neumonía: una infección pulmonar causada por el mismo virus de la influenza o por una coexistencia de infección bacteriana y vírica. Otras complicaciones graves, menos comunes, pueden ser la inflamación del tejido que rodea el corazón (miocarditis), el tejido cerebral (encefalitis) o el tejido muscular (miositis, rabdomiólisis) y la insuficiencia multiorgánica (por ejemplo, respiratoria y renal).
- Secreción o congestión nasal: En forma acuosa y continua.
- Pérdida de apetito: Debido a la debilidad y la fiebre. En algunas personas pueden aparecer vómitos y nauseas, aunque estas manifestaciones son más frecuentes en niños que en adultos.
La infección de las vías respiratorias puede desencadenar una respuesta inflamatoria del cuerpo que puede derivar en una sepsis. Una sepsis es la respuesta abrumadora y extrema del cuerpo a una infección. Es una emergencia sanitaria que puede llegar a causar la muerte. Sin un tratamiento rápido puede provocar daños en los tejidos, fallada multiorgánica e incluso la muerte.
La influenza también puede agravar otros problemas de salud crónicos. Como por ejemplo el asma, la enfermedad pulmonar obstructiva crónica (EPOC).
Como se diagnosticaP@)
El diagnóstico de gripe se realiza por los signos y síntomas que presenta la persona. Actualmente se dispone de test analíticos específicos para aislar el virus de la gripe, pero no se usan habitualmente ya que son muy costosos y el resultado del análisis llega cuando la persona ya ha iniciado la mejora del proceso. Los diferentes test de que disponemos son por detección directa del virus en la muestra, por cultivo o detención de antígeno, o por detección indirecta con una serología.
En caso de complicaciones graves de la enfermedad que requieran hospitalización, se realiza un análisis para determinar con exactitud el tipo de virus que ha causado la enfermedad, sobre todo para descartar que no haya otras infecciones causadas por virus diferentes al de la gripe y que estén enmascaradas por todo el proceso.
En los casos habituales no se realiza la determinación del virus, ya que los consejos de salud, el tratamiento de los síntomas y otras actuaciones a seguir son los mismos independientemente del tipo de virus que cause la enfermedad.
TratamientopP@)
No hay ningún tratamiento específico para la gripe ni ningún fármaco que la cure. El tratamiento está encaminado a aliviar los síntomas.
Hay que evitar el uso de antibióticos, ya que sólo son eficaces en infecciones causadas por bacterias, y la gripe es causada por un virus. Usar antibióticos en estos procesos no los alivia ni acorta el tiempo de convalecencia y provoca que se creen resistencias a los antibióticos, lo que disminuye su eficacia en caso de necesidad.
Los tratamientos para aliviar los síntomas son: para la fiebre, para la tos, malestar general, dolores de cabeza y musculares.
Para la fiebre
Ver → tratamiento de la fiebre
Para la tos
La tos puede ser un síntoma muy molesto, dado que puede interferir en nuestras necesidades básicas como respirar, dormir, comer y beber.
- Medidas físicas:
La humedad ambiental o la hidratación del cuerpo (beber líquidos) son fundamentales en el control de la tos.
- Medidas farmacológicas:
Existe un conjunto de fármacos que ayudan a disminuirla: los antitusivos y los mucolíticos.- Si la tos es seca, irritativa y sin moco, podemos tomar un antitusivo en forma de jarabe de codeína o dextrometorfano.
- Si la tos es productiva y hay expulsión de mocos, no se debe atajar dado que es un mecanismo de limpieza de nuestro organismo. Podemos usar un mucolítico como la acetilcisteína carbocisteína, guaifenesina, bromhexina y ambroxol para favorecer la expectoración.
Malestar general, dolor de cabeza y dolores musculares
- Medidas físicas:
- Favorecer un ambiente relajado, sin ruidos y luces fuertes.
- Mantener reposo y evitar ejercicios intensos.
- Medidas farmacológicas:
- Paracetamol: efecto antitérmico y analgésico.
- Ácido acetil salicílico: efecto antitérmico, analgésico y antiinflamatorio.
- Ibuprofeno: efecto antitérmico, analgésico y antiinflamatorio.
- Metamizol: efecto antitérmico y analgésico. En ambas acciones es más efectivo el paracetamol. Sólo se recomienda el uso de metamizol en caso de intolerancia o alergia a otros antitérmicos o cuando las medidas farmacológicas han fracasado.
Control de la situación de saludpP@)
Para tener un buen control de la situación de salud, además de aplicar las pautas de actuación recomendadas para la gripe, es necesario saber en qué casos se debe consultar a un profesional de la salud.
En el caso de : 1. Infancia, 2. Adolescencia y Adultez, 3. Vejez, 4. En cualquier grupo de edad.
1. Infancia
- Hasta dos meses, cuando la temperatura rectal (central) sea igual o superior a 38 ºC.
- Con más de dos meses, cuando la temperatura rectal (central) sea igual o superior a 38,8 ºC.
- De seis meses a un año, cuando la temperatura rectal (central) sea igual o superior a 39,4 ºC.
- En cualquier momento cuando:
- La fiebre no disminuya 1 hora después de administrar el antitérmico.
- Se acompaña de irritabilidad o llantos continuados, resulta difícil despertarlo o tiene la nuca rígida.
- Ha presentado una convulsión febril.
- Tiene manchas oscuras en la piel (petequias).
- Manifiesta dificultad para respirar.
- El niño sufre, además, una enfermedad importante: cardíaca, renal, metabólica, etc.
2. Adolescencia y adultez
- Cuando la temperatura es superior a 40 ºC.
- Cuando la fiebre no desaparece con las medidas farmacológicas recomendadas después de tres días de utilización.
- Cuando existen enfermedades previas, como enfermedades cardíacas, hepáticas, renales, procesos tumorales, enfermedades del sistema inmunitario (por ejemplo, VIH), enfermedades endocrinas (por ejemplo, diabetes), etc.
- Cuando se hacen tratamientos farmacológicos del tipo corticosteroides (hormonas utilizadas en procesos que se acompañan de inflamación; como son los procesos alérgicos, respiratorios, reumáticos, oftálmicos, etc.), ya que pueden suprimir o modificar la respuesta inmunitaria del organismo.
- Cuando se trata de una mujer embarazada o en periodo de lactancia.
- Si presenta dificultad para poder respirar y/o dolor en el pecho.
3. Vejez
Con el envejecimiento se producen cambios en el sistema inmunológico que hacen a la persona mayor más vulnerable a las infecciones. La presencia de más de una enfermedad crónica, el uso de varios fármacos y la malnutrición son frecuentes en este grupo de edad. Todo ello, unido a una menor reserva funcional de los órganos y sistemas, y a una menor defensa local ante las infecciones, determina su presentación atípica.
- Cuando existen enfermedades previas, como enfermedades cardíacas, hepáticas, renales, procesos tumorales, enfermedades del sistema inmunitario (por ejemplo, VIH), enfermedades endocrinas (por ejemplo, diabetes), etc.
- Cuando se siguen tratamientos farmacológicos del tipo corticoesteroides (hormonas utilizadas en procesos que se acompañan de inflamación; como son procesos alérgicos, respiratorios, reumáticos, oftálmicos, etc.), ya que pueden suprimir o modificar la respuesta inmunitaria del organismo.
- Si presenta dificultades para poder respirar y/o dolor en el pecho.
4. En cualquier grupo de edad
- Dolor de cabeza muy fuerte: que no cede con el tratamiento farmacológico
- Vómitos continuados
- Dificultad para respirar
- Rigidez de nuca
- Sensibilidad no habitual a la luz, desorientación o cambios en el comportamiento habitual
Problemas de salud relacionadospP@)
Existen otras enfermedades del tracto respiratorio que suelen ser estacionales de la misma forma que la gripe. Muchas veces las podemos confundir con la gripe, ya que los síntomas son muy parecidos e incluso pueden producirse a la vez.
1. Resfriado, 2. Faringoamigdalitis, 3. Neumonía bacteriana, 4. Covid19
1. Resfriado
El resfriado es una infección aguda causada por un virus que a menudo cursa con inflamación de las vías aéreas altas (nariz, seno paranasal, laringe, tráquea y bronquios), no produce fiebre o, en caso de producirse, no es alta. Generalmente se inicia con la aparición de estornudos, rinorrea, picor de garganta, congestión nasal y malestar general.
Se han aislado más de 120 virus diferentes que causan el resfriado, pero los más comunes son el rinovirus y el coronavirus.
Es una enfermedad de carácter estacional que se produce en tres picos durante el año: inicio del otoño, invierno y primavera.
El tratamiento es exclusivamente sintomático y seguiremos los mismos consejos que en caso de la gripe.
2. Faringoamigdalitis
Uno de los síntomas que encontramos con la gripe es el dolor de garganta, asociado o no a una faringoamigdalitits, es decir, una infección, generalmente vírica, de la orofaringe y de la nasofaringe. Afecta más a los niños de entre 5 y 10 años y se manifiesta principalmente durante los meses de invierno.
Los síntomas son dolor de garganta, fiebre y malestar general, sensación de picor en la garganta y sequedad.
Es una infección causada generalmente por un virus, pero también puede ser causada por una bacteria, Streptococcus pyogenes o estreptococo hemolítico del grupo A (EBHGA). En el caso de los niños, entre un 20 – 30% de los casos son bacterianos mientras que sólo un 5-15% de los casos son de causa bacteriana en los adultos. Entre los virus que causan la infección, los más comunes son los adenovirus. Otros virus implicados son los rinovirus, enterovirus y virus de la influenza A y B: los mismos virus causantes de las gripes y resfriados.
Para poder diagnosticar el origen de la infección disponemos de un test llamado criterios de Centor: en los que se valora la presencia de fiebre, la tos, adenopatías dolorosas, inflamación y/o exudado amigdalar y la edad.
Este test nos indica la probabilidad de que la infección sea de origen bacteriano o vírico. El resultado es un número de probabilidad. Así, un resultado de entre 0-1 descarta el origen bacteriano, un resultado entre 2-3 aconseja realizar un test de exudado faríngeo, que determinará en pocos minutos la presencia o no de bacterias con una precisión del 98%. Un resultado de 4-5 determinaría una gran probabilidad de que la infección fuese bacteriana y no sería necesario hacer cultivo del exudado.
El tratamiento en caso de infección vírica será sintomático y seguiremos los mismos consejos que en el caso de la gripe. En caso de ser de origen bacteriano, hay que seguir un tratamiento antibiótico. El antibiótico de elección será la penicilina, exceptuando los casos de alergia.
3. Neumonía bacteriana
Las complicaciones más frecuentes asociadas a la gripe es la neumonía: bacteriana o viral. Es una enfermedad infecciosa que afecta a los pulmones y que está causada por determinados gérmenes (bacterias, virus o hongos) o por la inhalación accidental de un líquido o una sustancia química. El neumococo es la bacteria que causa la neumonía más frecuente y puede provocar inflamación y exceso de secreciones. Las personas con más riesgo son las mayores de sesenta y cinco años, las menores de dos y las que tienen algún problema de salud
Hay que consultar con los profesionales sanitarios en caso de enfermedades crónicas por el riesgo de descompensación, dificultad al respirar o falta de control de los síntomas con las medidas descritas.
Para prevenir esta complicación es importante vacunarse contra el neumococo, virus que causa la mayoría de las neumonías. Esta vacuna está aconsejada para las personas mayores de 65 años o que tengan enfermedades crónicas. Se puede administrar en cualquier momento del año y es sólo una dosis. Si tienes más de 65 años o eres enfermo crónico visita tu enfermera para que te informe.
4. Covid19
El coronavirus SARS-CoV-2 es un nuevo tipo de virus que produce en las personas una enfermedad infecciosa llamada covid-19. Pertenece a una amplia familia de virus, ya conocida, que puede afectar tanto a las personas como a los animales y que en el caso de las personas causa infecciones respiratorias comunes, como el resfriado, u otras más graves, como el síndrome respiratorio agudo severo (SARS) o el síndrome respiratorio de Oriente Medio (MERS).
Generalmente, los síntomas aparecen entre 4 y 7 días después de contraer el virus, pero este periodo se puede alargar hasta 2 semanas. Algunas personas son asintomáticas.
En la mayoría de los casos, los síntomas suelen ser leves, parecidos a los de una gripe, pero en otros pueden llegar a ser graves y producir complicaciones.
Se consideran síntomas leves: la fiebre, malestar general, mucosidad, dolor generalizado, náuseas, vómitos, diarrea y anosmia. Y síntomas graves: dificultad para respirar de forma súbita y fiebre mantenida durante días y que no cede con antitérmicos.
Actualmente no se dispone de ningún tratamiento específico para la covid19, pero sí se pueden tratar los diferentes síntomas. Las recomendaciones son descansar, beber mucha agua y tomar antitérmicos, como el paracetamol si hay fiebre.
En Cataluña se usan tres tipos de pruebas para detectar la COVID-19:
- PCR. Se trata de una prueba que detecta el material genético del virus. Permite identificar a las personas que están sufriendo una infección por SARS-CoV-2, tanto si presentan síntomas como si son asintomáticas. Para realizarla es necesaria una muestra de la mucosa que se puede obtener de la nariz y de la garganta y que el profesional sanitario extrae con la ayuda de un bastoncito. Los resultados se dan desde el laboratorio clínico y pueden tardar días.
- Test rápido antigénico.Se trata de una prueba que detecta las proteínas del virus. Permite identificar las personas que están sufriendo una infección por SARS-CoV-2, especialmente si la prueba se realiza los primeros 5 días de presentar síntomas. Se realiza con una muestra de la nariz y de la garganta que el profesional sanitario extrae con la ayuda de un bastoncito. Los resultados tardan unos 20 minutos y se dan en el mismo punto de atención donde se ha tomado la muestra.
- Serología. Se trata de una prueba que permite la detección de anticuerpos contra el virus SARS-CoV-2 en la sangre. Es decir, confirma la respuesta del sistema inmunitario contra el virus. Se emplea para evaluar el estado inmunitario de la población o de determinados colectivos, y como complemento de la PCR en algunos casos. Se realiza con una muestra de sangre que el profesional sanitario extrae con jeringa. Los resultados pueden tardar días.
Factores y conductas de protecciónpP@)
El virus de la gripe se transmite por vía aérea y por contacto. Es un virus que se ve favorecido por frío y, por ello, se produce en la época del invierno (diciembre – marzo en el hemisferio norte).
El contagio se produce de 1 a 5 días antes del inicio de los síntomas y se convierte en contagioso durante todo el proceso de la enfermedad.
1. Medidas de prevención primaria, 2. Medidas de prevención secundaria, 3. Medidas de prevención terciaria
1. Medidas de prevención primaria
Vacunación
Para prevenir la gripe, la medida más importante es la vacunación preventiva anual. Se administra la vacunación durante el otoño (octubre - noviembre). Tiene como objetivo reducir la mortalidad y movilidad asociada a la gripe y el impacto de la enfermedad en la comunidad. Por ese motivo está dirigida especialmente a proteger a las personas que tienen un mayor riesgo de presentar complicaciones y a las personas que pueden transmitir la enfermedad a otras que tienen un riesgo elevado de complicaciones.
Por ello está indicada en:
⇒Personas mayores de 60 años. Especialmente aquellas que conviven en instituciones cerradas.
⇒Personas menores de 60 años que presentan un alto riesgo de complicaciones derivadas de la gripe:
- Menores (a partir de los 6 meses de edad) y adultos que presenten:
- Enfermedades crónicas cardiovasculares, neurológicas o respiratorias.
- Diabetes mellitus
- Obesidad mórbida (índice de masa corporal ≥40 en adultos, ≥35 en adolescentes o ≥3 DS en infancia)
- Enfermedad renal crónica y síndrome nefrótico
- Hemoglobinopatías y anemias
- Hemofilia y otros trastornos de la coagulación
- Asplenia o disfunción esplénica grave
- Enfermedad hepática crónica, incluyendo alcoholismo crónico.
- Enfermedades neuromusculares graves
- Inmunosupresión
- Cáncer y hemopatías malignas
- Implantes cocleares o a la espera de tenerlos
- Fístulas de líquido cefalorraquídeo
- Enfermedad celíaca
- Enfermedad inflamatoria crónica
- Trastornos que conllevan disfunciones cognitivas: síndrome de Down, demencias, etc.
- Menores entre los 6 meses y los 18 años en tratamiento prolongado con ácido acetilsalicílico, por la posibilidad de desarrollar un síndrome de Reye después de la gripe.
- Personas institucionalizadas de forma prolongada
- Mujeres embarazadas en cualquier trimestre de gestación y mujeres durante el puerperio (hasta 6 meses después del parto y que no se hayan vacunado durante el embarazo).
- Menores entre los 6 meses y los 2 años de edad con antecedentes de prematuridad menor de 32 semanas de gestación.
⇒Personas que pueden transmitir la gripe a aquellas personas que tengan un alto riesgo de presentar complicaciones:
- Personal de los centros, servicios y establecimientos sanitarios
- Personas que trabajan en instituciones geriátricas o centros de atención a personas con enfermedades crónicas.
- Estudiantes en prácticas en centros sanitarios
- Personas que proporcionen cuidados en domicilio a personas de alto riesgo.
- Personas que conviven con otras personas de alto riesgo.
⇒Otros grupos:
- Personas que trabajan en servicios públicos esenciales, especialmente:
- Cuerpos de seguridad
- Bomberos
- Servicios de Protección civil
- Servicios de emergencias sanitarias
- Instituciones penitenciarias y otros centros de internamiento por resolución judicial
Si estás en alguno de estos grupos de riesgo, no olvides vacunarte contra la gripe. La vacunación se realiza en tu centro de atención primaria entre los meses de octubre a diciembre. Pide cita a tu enfermera para ponerte la vacuna.
Medidas higiénicas
- Evitar ir a espacios muy concurridos de gente durante episodios de epidemia.
- Taparse la boca y la nariz con un pañuelo al toser y/o estornudar.
- Usar pañuelos de papel, deshacerse de ellos a menudo y ponerlos en una bolsa aparte y cerrada.
- Ventilar todos los días las habitaciones para favorecer la renovación del aire y evitar la acumulación de virus en el ambiente.
- Evitar el contacto con personas enfermas durante los 2-4 primeros días del proceso.
- Mantener una correcta higiene de manos, lavarse a menudo las manos, aunque no estén visiblemente sucias, y especialmente después de toser o estornudar, antes de entrar en contacto con otras personas y antes y después de las comidas.
- Mantener una dieta equilibrada (dieta mediterránea) rica en frutas y verduras.
2. Medidas de prevención secundaria
La gripe es una enfermedad altamente contagiosa, por lo tanto, es importante adoptar medidas para no contagiarse y para evitar contagiar a las personas de alrededor en caso de tener la enfermedad.
Durante los periodos de máxima influencia de gripe es aconsejable no frecuentar lugares con alta aglomeración de gente. Se debe evitar acudir a centros sanitarios y hospitales, si no es que se presentan complicaciones, para evitar el contagio a más gente.
3. Medidas de prevención terciaria
La gripe cursa habitualmente con dificultad respiratoria. Por ello, es importante no fumar. Puede ser un buen momento para dejar de hacerlo. Se debe evitar también el humo ambiental.
Humidificar el ambiente con la ayuda de humidificadores eléctricos o usando baños de vapor ayudarán a que los mocos sean menos espesos y se pueda respirar mejor.
Además, hay que aplicar siempre medidas higiénicas descritas en el apartado de medidas de prevención primaria.
Repercusiones personales, familiares y socialesP@)
La gripe es una enfermedad que representa un gran impacto social, ya que su propagación es muy rápida y localizada en un periodo concreto de tiempo. Los síntomas que presentan hacen que en la mayoría de los casos la persona no pueda seguir con su actividad habitual, requiera reposo y le sea imposible realizar las actividades laborales.
El no poder realizar las actividades habituales altera también la dinámica familiar. Además, el contagio por contacto directo hace que muy a menudo todo el núcleo familiar se contagie de la enfermedad; por lo que es muy importante en este punto adoptar las medidas de protección y de higiene descritas para evitar la propagación de la enfermedad en el núcleo familiar, sobre todo en las personas de riesgo.
Si presentas síntomas de gripe, es preferible que no salgas de casa, tanto para poder realizar un correcto reposo, como para evitar contagiar a otras personas. En caso de necesitar justificante de enfermedad o cursar una incapacidad laboral, puedes ponerte en contacto con los profesionales de tu centro de atención primaria para que te lo faciliten.
Información general
DescripciónP@)
La gripe es una enfermedad respiratoria causada por una infección vírica, provocada por el virus de la influenza. Es una enfermedad estacional (invierno) y epidémica.
La gripe se transmite de persona a persona por contacto directo mediante las secreciones respiratorias producidas al toser y/o al estornudar. Los mecanismos de transmisión son:
- Por vía aérea: Al toser o estornudar se liberan gotículas (partículas de agua de un tamaño inferior a 5 micras que contienen el virus de la gripe). Las gotas generadas por la persona infectada son expulsadas a corta distancia y se depositan en las conjuntivas, la mucosa nasal o la boca de otra persona, por lo que se produce el contagio.
- Por contacto directo: Al entrar en contacto directo con las secreciones respiratorias producidas por las personas infectadas. Este contacto puede ser directo con las secreciones o por objeto contaminado (pañuelos, las propias manos, superficies, etc.)
Los síntomas más habituales son la fiebre elevada (temperatura corporal por encima de 38 ºC), tos, mucosidad, dolor de cabeza, malestar general y dolor de cuello.
Su diagnóstico es por sintomatología. A pesar de que existen test específicos, no se usan habitualmente.
No existe un tratamiento específico para la gripe. Los tratamientos que se utilizan actualmente son para aliviar las manifestaciones clínicas.
HistoriapP@)
Se han hallado jeroglíficos datados en el año 2400 a. C., en los que se detallan las curas que seguían los egipcios para curarse de la gripe. No obstante, la primera descripción de los síntomas de la gripe es de Hipócrates en el año 412 a. C.
La primera pandemia (afectación de una enfermedad en un territorio geográficamente extenso) que se identificó fue en el año 1580, desde entonces se han detectado varias pandemias.
En el siglo XX se documentan tres grandes pandemias: en el año 1918, llamada la gripe española; en el año 1957, llamada gripe asiática, y en el año 1977, llamada gripe rusa. Los nombres reflejan la creencia popular del origen de la infección, aunque está demostrado que la mayoría de los brotes se originaron en China.
El nombre de gripe ("influenza" o "flu" en inglés) toma el nombre de la palabra “influencia” por la creencia en la Edad Media de que la gripe era influencia de los astros y otros cuerpos celestiales. En el mundo latino se adoptó el nombre de "gripe" derivado del ruso, que significa “ataque”.
El virus de la influenza A se aisló en el 1933 y el virus de la influenza B en el 1936. Tot ello permitió el desarrollo de la vacuna para la gripe.
La pandemia de gripe de 1918 fue causada por el virus H1N1 con genes de origen aviar. Se propagó a escala mundial durante los años 1918 y 1919. Aunque se detectó por primera vez en los Estados Unidos en la primavera de 1918 entre el personal militar, no hay consenso sobre dónde se originó.
Cerca de 500 millones de personas (1/3 de la población mundial en ese momento) se infectó por el virus de la gripe durante esta pandemia, de los que aproximadamente unos 50 millones murieron. La tasa de mortalidad fue más alta en niños menores de 5 años, en adultos de entre 20 y 40 años y en gente mayor de 65 años. La tasa de mortalidad en personas sanas fue una característica exclusiva de esta pandemia.
Aunque ya conocemos el virus de la gripe que causó la pandemia de 1918 y se ha podido evaluar, las propiedades que le hicieron tan devastador no están definidas todavía. El hecho de que no se dispusiera de vacunas para protegerse y de la poca disponibilidad de antibióticos para poder tratar las infecciones bacterianas asociadas fue un elemento determinante en la gran mortalidad que causó. Los esfuerzos mundiales se limitaron a intervenciones no farmacológicas: aislamiento, cuarentenas, hábitos de higiene, utilización de desinfectantes y limitaciones de las reuniones públicas.
En 1940 Thomas Francis, Jr., MD y Jonas Salk, MD lideraron las investigaciones en la Universidad de Michigan para el desarrollo de la primera vacuna inactivada contra la influenza con el apoyo del ejército de los Estados Unidos. En 1942 se produjo una vacuna bivalente (dos componentes) que ofrece protección contra los virus de la influenza A e influenza B.
En 1948 se creó el Centro de la Influenza de la Organización Mundial de la Salud (OMS) en el Instituto Nacional de Investigación Médica de Londres. Las principales tareas de la organización consisten en recolectar y caracterizar los virus de la influenza, desarrollar métodos diagnósticos de infecciones por el virus.
En febrero de 1957, un nuevo virus de la influenza A (H2N2) surgió en el este de Asia y desencadenó una nueva pandemia, conocida como la gripe asiática. Se produjeron los primeros casos en Singapur. Más tarde, en abril de 1957 se comunicaron casos en Hong Kong y en verano de 1957 en Estados Unido. Se calcula que causó 1,1 millones de muertos en todo el mundo.
En el año 1960, el director general de Salud Pública de los Estados Unidos, en respuesta al incremento de la morbididad y mortalidad durante la pandemia de 1957-58, recomendó la vacunación anual contra la influenza para personas con enfermedades crónicas, personas mayores de 65 años y mujeres embarazadas.
En el año 2005 la Organización Mundial de la Salud (OMS) recomendó a todos los países que prepararan planes de contingencia ante una pandemia de gripe. Tras la experiencia con el virus del SARS, que se originó en Asia y se extendió rápidamente por todo el mundo, se hizo notar la necesidad de estar preparados para la rápida expansión mundial de los virus.
En abril de 2009 la OMS declaró Emergencia de Salud Pública Internacional por la detección de un nuevo virus de la gripe en Estados Unidos y en México, el virus de la gripe porcina A/H1N1. El 11 de junio de 2009 la OMS declaró la pandemia causada por el H1N1 2009. En términos de gravedad fue clasificada como moderada.
Se trata de un tipo de virus de la gripe detectado por primera vez en México y que rápidamente se extendió por América del Norte y Europa. Durante los meses de junio y julio fue el causante de la gripe del hemisferio sur, por encima de otros tipos de virus de la gripe presentes hasta entonces. A partir de septiembre la ola pandémica se trasladó a los países del hemisferio norte. Las características de la enfermedad causada por este virus son de carácter leve y muy parecidas a las de la gripe estacional, pero con un mayor impacto dado que hay más personas infectadas, lo que supone que aumenten las complicaciones y las muertes. En comparación con la gripe estacional, la gripe causada por el virus H1N1 afecta más a las personas jóvenes y causa complicaciones, e incluso la muerte, en personas sin enfermedades previas.
La previsión y planificación 4 años antes del inicio de la pandemia provoca que los centros hospitalarios y de atención primaria dispongan de planes y protocolos adecuados a esta nueva realidad, así como de equipos de protección personal (EPI). Todo ello, unido a la coordinación entre diferentes niveles asistenciales y la detección y diagnóstico de los casos en los laboratorios, hizo que la respuesta y control de la pandemia fuese muy rápida.
A partir de septiembre de 2009, sólo unos meses después del inicio de la pandemia, se autorizó por parte de la Agencia Europea del Medicamento la comercialización de vacunas adyuvantes en las que se incluye el tipo H1N1 de la gripe.
En 2012 se pusieron a disposición las vacunas que contienen virus en cultivo celular. Es un método alternativo a los huevos para la producción de las vacunas de la gripe. La OMS realiza la primera recomendación de la composición para una vacuna tetravalente.
En 2017 los centros de control de enfermedades actualizaron las directrices para el uso de medidas no farmacológicas para ayudar a mitigar la propagación de la gripe pandémica de acuerdo con las últimas evidencias científicas. Existen medidas que las personas pueden llevar a cabo para ayudar a reducir la propagación de la gripe, como, por ejemplo: hacer reposo cuando se encuentren mal, taparse la boca al toser o estornudar y lavarse frecuentemente las manos.
EpidemiologíapP@)
El virus de la gripe se transmite por contacto directo con las secreciones y por el aire. Es un virus que se ve favorecido por el frío, y debido a ello se expande en la época del invierno (diciembre – marzo en el hemisferio norte). Se presenta en forma de epidemia estacional (local, regional o nacional pero siempre ligada en un área geográfica en concreto). Ocasionalmente pueden producirse pandemias que afectan a varios países y/o continentes.
El contagio se produce desde un día antes del inicio de los síntomas y es contagioso hasta 5-7 días después.
Según datos del “Sistema de Vigilancia de la Gripe” del Instituto de Salud Carlos III, en España en temporada 2019-2020 hubo un total de 619.000 casos confirmados atendidos en atención primaria, 27.700 casos hospitalizados, 1.800 casos ingresados en las unidades de cuidados intensivos y 3.900 muertos atribuibles a la gripe.
Los grupos de edad más afectados fueron los menores de 15 años, con una tasa máxima de incidencia semanal de gripe de 789,3 y 744,7 casos por 100.000 habitantes para los grupos de 0-4 años y 5-14 años respectivamente.
A los grupos de 15-64 años y >64 años, las tasas de incidencia acumulada de gripe fueron de 1.640,2 y 545,4 casos/100.000 habitantes respectivamente.
Tasa de incidencia acumulada de gripe por grupos de edad y temporada. Temporadas 2010-11/2019-20. Fuente sistemas centinela de España.
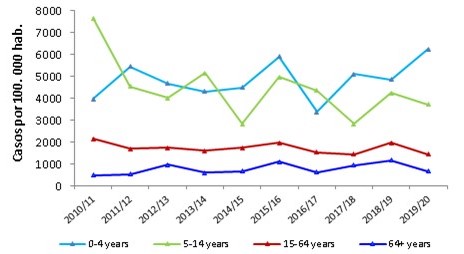
Fuente: Sistema de vigilancia de gripe en España
Percentatge de casos greus hospitalitzats Temporada 2018-2019 a Espanya confirmats de grip per grups d’edat.
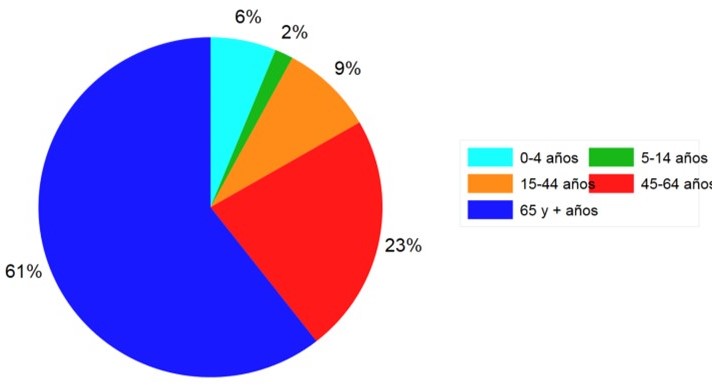
Fuente: CNE.ISCIII. SVGE. Red nacional de vigilancia Epidemiológica
Tasa de incidencia de síndrome gripal y número de aislamientos de virus de la gripe.
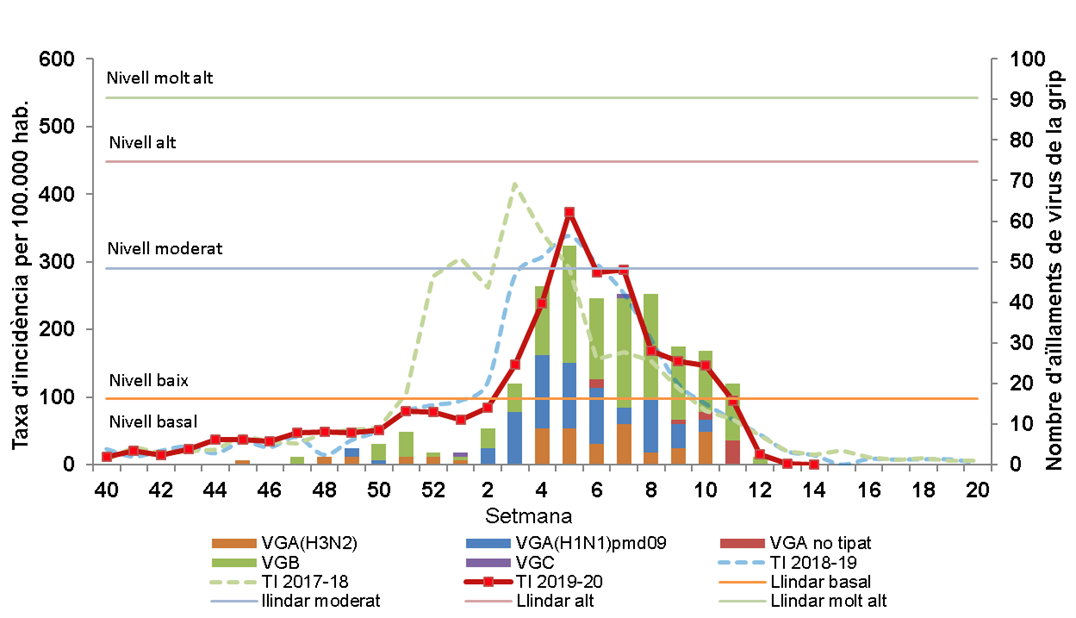
Fuente: Datos procedentes de la red centinela. Semana 40 (2019) - 20 (2020). Cataluña, 2020
EtiologíapP@)
La gripe está causada por un virus (virus de la influenza). Se trata de un tipo de virus RNA de cadena simple que pertenece a la familia de los ortomixovirus. Fue aislado por primera vez en 1933 por Wilson Smith.
Existen cuatro tipos de virus de la influenza (A, B, C y D). Los virus A y B afectan a las personas, mientras que el tipo C y D no parecen ocasionar ninguna enfermedad.
El virus de la influenza B es muy regular respecto a su composición, pero el virus de la influenza A se divide en subtipos según dos proteínas de la superficie del virus: la hemaglutinina (H) y la neuraminidasa (N). Existen 18 subtipos de hemaglutinina y 11 de neuraminidasa diferentes (de H1 a H18 y de N1 a N11). Los actuales subtipos de virus de la influenza A que circulan por las personas son: A(H1N1) y A (H3N2).
El virus tipo B sólo afecta a los humanos, pero el tipo A afecta también a algunos animales (caballos, cerdos, focas, ballenas y algunas aves acuáticas).
El ciclo vital del virus de la gripe es el siguiente:
- Las partículas del virus de la gripe van por el aire suspendidas en microgotas expulsadas por la persona infectada al toser, hablar o estornudar.
- Cada partícula individual del virus llega al epitelio respiratorio después de la unión de la hemaglutinina con ácido siálico, que es un polisacárido de superficie.
- Tras la unión, la célula atrapa al virus.
- Estas partículas emergen recubiertas de ácido siálico. Si esta sustancia se mantuviera tanto en la célula como en la nueva partícula viral, la hemaglutinina del virus se uniría a ella e impediría la salida del virus de la célula.
- La neuraminidasa del virus disuelve el ácido siálico de la superficie; por lo que sale y permite que las nuevas partículas infecten a otras células.
La transmisión por contacto de la gripe puede ser por vía aérea, en que las gotas generadas por la persona infectada son expulsadas a una corta distancia y se depositen en las conjuntivas, la mucosa nasal o la boca de otra persona, por lo que se produce el contagio; o de forma directa, cuando entramos en contacto directo con las secreciones respiratorias producidas por las personas infectadas. Ese contacto puede ser directo a las secreciones o por objetos contaminados (pañuelos, las propias manos, superficies, etc.)
En el caso del contagio por contacto, es muy importante valorar la viabilidad de los virus en el ambiente. En superficies porosas, como los pañuelos de papel y la ropa de algodón, por ejemplo, el virus queda inactivado pasadas las 12 horas. En contacto con las manos se inactiva más o menos a los 5 minutos. En superficies lisas el virus se mantiene viable más de un día, hasta 48 horas.
TiposP@)
Los tipos de gripe vienen determinados por el tipo de virus de la gripe que la causan. Los virus que afectan principalmente a las personas son el A y el B. Además, el A también puede afectar a algunos animales y el C no parece causar ninguna enfermedad.
Las diferencias que hallamos entre los virus A y B las podemos detectar exclusivamente en el laboratorio analizando el virus aislado.
Se usan muestras del tracto respiratorio, fundamentalmente del superior. En las personas adultas se usa el frotis nasal y faríngeo, y en niños menores de 3 años es más aconsejable los lavados nasofaríngeos.
Las muestras se deben recoger lo antes posible, a poder ser en las primeras 48 horas desde que se tienen síntomas, y se guardan a 4 ºC hasta que se puedan analizar.
El diagnóstico se hace mediante detección directa del virus en la muestra, por cultivo o detención de antígeno, o por detección indirecta como la serología.
La persona con gripe no notará ninguna diferencia entre tener una gripe causada por el virus del grupo B, el más común, o por alguno de los 15 subtipos de virus del grupo A.
Consejos de la enfermera
RespirarP@)
La gripe cursa habitualmente con dificultad respiratoria, tos, mocos, secreción nasal y sensación de congestión nasal. Para aliviar estos síntomas y asegurar una buena respiración es aconsejable:
- Ventilar las habitaciones para favorecer la renovación de aire.
- No fumar, puede ser un buen momento para dejarlo. Evitar también el humo pasivo (lo que significa que otras personas fumen delante de nosotros).
- Humidificar el ambiente con humidificadores eléctricos o usando baños de vapores; con la humidificación evitamos que el tracto respiratorio se reseque y aliviaríamos los síntomas.
En caso de dificultad al respirar, es conveniente dormir con el cuerpo un poco levantado usando 2 cojines para favorecer la entrada de aire en los pulmones.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar las medidas saludables en relación a la actividad de la vida diaria de:
Menjar i beureP@)
Durant el procés de la grip és molt important mantenir una correcta hidratació; amb l’augment de la temperatura corporal tenim més tendència a la deshidratació. A més, la febre i el malestar pot provocar pèrdua de gana. També és probable que es produeixin alteracions a la mucosa oral.
És aconsellable:
- Assegurar una ingesta mínima de 2 litres de líquids en forma d’aigua, brous, infusions i/o sucs. No s’han d’utilitzar estimulants com el cafè, el te o la cola, ja que són diürètics (estimulen la micció), fet que augmenta la pèrdua d’aigua i que, juntament amb la sudoració pròpia de la febre, pot afavorir la deshidratació. Augmentar els líquids farà que notem la gola menys seca i menys molesta, ens farà trobar-nos millor i també afavorirà l’eliminació dels virus.
- El menjar ha de ser suau i amb poca quantitat. Molt sovint la persona amb grip no té ganes de menjar, per això, els aliments han de ser de poca quantitat, però rics en nutrients: brous casolans, llet, sucs de fruita natural i rics en vitamina C.
Es recomana tenir en compte tots els consells generals, que permetran adoptar les mesures saludables en relació amb l’activitat de la vida diària de:
Moverse y mantener una postura corporal correctaP@)
Mientras dure la enfermedad es muy probable que la persona presente dolores musculares y sensación de debilidad y cansancio.
Es aconsejable:
- Disminuir la actividad física y favorecer los periodos de descanso.
- Utilizar roba cómoda y ligera para favorecer el movimiento y disminuir la sudoración.
- Si la persona está prostrada en la cama, hay que favorecer los cambios de posición:
- Para disminuir los dolores articulares y musculares.
- Para aumentar la movilidad de la persona.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar las medidas saludables en relación a la actividad de la vida diaria de:
Reposar y dormirP@)
El malestar general y la fiebre pueden afectar a nuestro sueño y provocar incomodidad.
Es recomendable:
- Aumentar el confort de la persona con las actuaciones siguientes:
- Mantener una temperatura ambiente de entre 21 y 22 ºC.
- Evitar estímulos luminosos y sensoriales al acostarse (televisión, móviles, tabletas, etc.).
- Mantener la habitación ventilada, con olores agradables.
- Podemos usar humidificadores para favorecer la respiración y mejorar la calidad del sueño.
- Proporcionar ropa de abrigo y ropa suplementaria en la etapa de escalofríos.
- Evitar el exceso de ropa de abrigo en las etapas de fiebre con sudoración.
- Proporcionar baños de agua tibia (la temperatura del agua 2 ºC por debajo de la temperatura corporal de la persona y de 15 a 20 minutos), o pasar una esponja con agua tibia por el cuerpo cuando haya pasado la etapa de escalofríos y se sienta esta necesidad (en los casos de hipertermia).
- Evitar el baño si se presenta malestar o aparecen signos de incomodidad, como por ejemplo escalofríos. El malestar puede aumentar la temperatura.
- Procurar que la ropa de cama no esté húmeda después de la sudoración provocada por los fármacos o por la aplicación de medidas físicas.
- Utilizar sabanas de algodón o lino porque absorben mejor el sudor.
- Usar pijamas ligeros y transpirables.
- Aprovechar las horas de apirexia (ausencia de fiebre) para descansar y ahorrar energía.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar las medidas saludables en relación a la actividad de la vida diaria de:
EliminarpP@)
La gripe puede alterar nuestra eliminación y provocar:
- Alteraciones en la eliminación urinaria: disminución de la orina y sensación de orina más concentrada. Debido al aumento de la temperatura corporal y del sudor, el cuerpo experimenta una deshidratación.
- La eliminación intestinal: aumentándola (diarrea) o atrasándola (restreñimiento).
Es aconsejable:
- Aumentar la ingesta hídrica a un mínimo de entre 1,5 a 2 litros diarios en forma de agua, caldos caseros, zumos de fruta naturales, leche e infusiones.
- En caso de restreñimiento:
- Seguir una dieta rica en fibra (verduras, zumos de fruta natural, etc.)
- Intentar caminar cada día unos 30 minutos.
- Estimular el intestino con masajes rotatorios suaves en el abdomen en el sentido de las agujas del reloj.
- Comer poco a poco y masticar bien los alimentos.
- Intentar mantener unos horarios regulares para ir al baño.
- Reservar el tiempo necesario para defecar.
- No ignorar el deseo de defecar.
- En caso de diarrea
- Se debe tomar líquido abundante (agua, infusiones, caldo, zumos), entre 1,5 y 2 litros al día para evitar la deshidratación. Hay que tener en cuenta que el exceso de líquido puede aumentar el contenido de agua intestinal y, por lo tanto, favorecer la diarrea.
- Para reposar el agua y los minerales perdidos, es aconsejable el agua carbonatada, el agua de arroz o la limonada alcalina. En el caso de la limonada, hay que añadir a 1 litro de agua mineral: media cucharadita de sal, media cucharadita de bicarbonato sódico, 2 cucharadas soperas de azúcar (las personas diabéticas pueden prescindir del azúcar o sustituirlo por un edulcorante) y el jugo colado de dos limones.
- Es aconsejable hacer comidas frecuentes de pequeñas cantidades (desayunar, media mañana, almuerzo, merienda, cena y resopón).
- Hay que cocer los alimentos de forma ligera: al vapor o hervido, al horno, a la brasa, en papillote o a la plancha.
- Se deben evitar estimulantes del tránsito intestinal (café, chocolate, alcohol).
- Se deben evitar alimentos grasos.
- Es necesario evitar condimentos irritantes como la pimienta blanca, negra o roja.
- Es aconsejable evitar la leche y productos que tengan leche añadida (flan, natillas, purés de patatas y precocinados).
- Se debería probar la tolerancia a quesitos descremados, queso semicurado o yogur descremado o Actimel®. Si no se toleran, se pueden tomar batidos de soja o la leche sin lactosa que venden en los hipermercados. Se puede intentar elaborar postres con la leche sin lactosa (arroz con leche, bizcocho, besamel, etc.).
- Hay que evitar los alimentos integrales, las frutas crudas y con piel, las legumbres, las verduras y la fruta seca. Se pueden tomar verduras como la calabaza, el calabacín sin piel, la patata, la cebolla, la zanahoria o caldo vegetal.
- Conviene comerse la fruta sin piel, cocida, en almíbar o en jugos colados. Las más indicadas son: manzana, plátano, pera, melocotón, membrillo y limón.
- Se aconsejan alimentos como el arroz hervido, la patata hervida o la pasta.
- Además, se recomienda mantener limpia la zona del recto: se puede lavar con agua y jabón suave y después aplicarle una crema hidratante o impermeabilizante para evitar irritaciones. Hay que lavarse siempre las manos después de ir al baño.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación a la actividad de la vida diaria de:
Evitar peligros y prevenir riesgosP@)
La gripe es una enfermedad altamente contagiosa. Por ello, es aconsejable:
- Evitar ir a espacios muy concurridos de gente durante episodios de epidemia.
- Taparse la boca y la nariz con un pañuelo al toser y/o estornudar.
- Usar pañuelos de papel, deshacerse de ellos a menudo y ponerlos en una bolsa aparte y cerrada.
- Ventilar todos los días las habitaciones para favorecer la renovación del aire y evitar la acumulación de virus en el ambiente.
- Evitar el contacto con personas enfermas durante los 2-4 primeros días del proceso.
- Mantener una correcta higiene de manos, lavarse a menudo las manos, aunque no estén visiblemente sucias, y especialmente después de toser o estornudar, antes de entrar en contacto con otras personas y antes y después de las comidas.
- Mantener una dieta equilibrada (dieta mediterránea) rica en frutas y verduras.
En las personas que pertenecen a un grupo de riesgo es aconsejable vacunarse contra la gripe. La vacunación se realiza en tu centro de atención primaria entre los meses de octubre a diciembre. Pide cita a tu enfermera para ponerte la vacuna.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación a la actividad de la vida diaria de:
Evitar peligros y prevenir riesgos
Comunicarse e interaccionar socialmenteP@)
Debido al cansancio, la debilidad muscular y la fiebre, las relaciones sociales de la persona disminuirán. Es bueno aprovechar los momentos en los que los síntomas remitan para comunicarse con el entorno familiar y de amigos.
Asimismo, el entorno más cercano tiene que ser comprensivo y apoyar a la persona enferma.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación a la actividad de la vida diaria de:
Trabajar y divertirseP@)
Es muy posible que la persona con gripe no pueda desarrollar su trabajo habitual ni llevar a cabo actividades de ocio.
Es aconsejable, para evitar agravar la sensación de malestar y cansancio, realizar actividades que conlleven poco gasto energético, como leer, escuchar música, etc.
Para evitar agravar la sensación de malestar y cansancio es mejor realizar actividades que conlleven poco gasto energético, como leer, escuchar música, etc.
Se recomienda tener en cuenta todos los consejos generales, que permitirán adoptar medidas saludables en relación a la actividad de la vida diaria de:
Tópicos y conductas erróneasP@)
- Los antibióticos no curan la gripe:
La gripe es una enfermedad causada por un virus. Por ese motivo los tratamientos con antibióticos (medicación por infecciones causadas por bacterias) no son efectivos y no aportan ninguna mejora. Al contrario, cuando usamos antibióticos sin necesidad, crean resistencias y hacemos que no sean efectivos en caso de necesidad. Los antibióticos matan a todas las bacterias, incluidas las que nos son beneficiosas (flora intestinal, flora vaginal, piel, etc.), y nos hacen más susceptibles a infecciones por hongos, diarreas y otros trastornos. - Si la temperatura corporal es muy elevada no se recomienda abrigarse:
A pesar de tener fiebre no hay que abrigarse en exceso ni poner la calefacción alta. Siempre se debe mantener una temperatura corporal y del ambiente agradable. Si damos calor en exceso al cuerpo, favoreceremos que la temperatura corporal suba y que aumente la fiebre. Tampoco se debe mantener el cuerpo descubierto, ya que provocaría escalofríos que empeorarían sus síntomas. - No se deben dejar otros tratamientos que la persona esté tomando habitualmente:
Hay que seguir con los tratamientos habituales que la persona esté tomando; el interrumpir los tratamientos habituales puede hacer descompensarse de las enfermedades previas o causar efectos adversos por interrumpir el tratamiento de forma brusca. - Las bebidas alcohólicas no tienen ningún efecto beneficioso en el tratamiento de la gripe:
Les bebidas alcohólicas provocan deshidratación que, sumado a la deshidratación causada por la fiebre y/o la diarrea, puede empeorar los síntomas y retardar su recuperación. - La vacuna de la gripe no protege de los resfriados ni de la covid19:
La vacuna de la gripe protege ante el virus de la gripe, pero no de otras enfermedades. Si que se evita que se puedan desarrollar las dos enfermedades a la vez; lo que podría empeorar el estado de la persona y aumentar las posibilidades de complicaciones.
 Comentarios
Comentarios
Bibliografía
Bibliografía consultada
- Smith W; Andrewes CH; Laidlaw PP. A virus obtained from influenza patients.
Lancet. 1933; 2: 66-68. - Viboud C, Simonsen L, Fuentes R, Flores J, Miller MA, Chowell G. Global mortality impact of the 1957-1959 influenza pandemic.
J Infect Dis. 2015;212(11):738–45. - Kilbourne ED. Influenza pandemics of the 20th century.
Emerg Infect Dis. 2006;12(1):9–14. - Glezen WP. Emerging infections: Pandemic influenza.
Epidemiol Rev. 1996;18(1):64–76. - Mochales JA, Lópaz Pérez MÁ. Pandemia de gripe A (H1N1): retos y repercusiones para el sistema sanitario.
Farm Hosp. 2009;33(6):293–5. - Sistema de Vigilancia de la Gripe en España, Red Nacional Vigilancia de Epidemiológica (RENAVE), Instituto de Salud Carlos III, Epidemiológica RNV, III I de SC. Sistemas y fuentes de información
Temporada 2019-2020. 2019;1–9. - Rosas MR. Gripe y resfriado. Clínica y tratamiento.
Offarm [Internet]. 2008;27(02):46–51. Disponible a:
http://www.elsevier.es/es-revista-offarm-4-articulo-gripe-resfriado-clinica-tratamiento-13116051 - Martínez R, Montoya FCM. Autocuidados ante el Resfriado Común y el Dolor Osteomuscular.
2006;1(3):110–4. - Centros para el Control y la Prevención de Enfermedades, Centro Nacional de Vacunación y Enfermedades Respiratorias (NCIRD).
Influenza (Gripe) [Internet]. Disponible a: https://espanol.cdc.gov/flu/ - Weber TP, Stilianakis NI. Inactivation of influenza A viruses in the environment and modes of transmission:
A critical review. J Infect [Internet]. 2008;57(5):361–73. Disponible a : http://dx.doi.org/10.1016/j.jinf.2008.08.013 - Thomas Y, Vogel G, Wunderli W, Suter P, Witschi M, Koch D, et al. Survival of influenza virus on banknotes.
Appl Environ Microbiol. 2008;74(10):3002–7. - Manuel Santamaría O, Pilar B, Ignacio J M. Educación continuada en el laboratorio clínico. Enfermedades Hepáticas Autoinmunes. 2007;
7(Unidad de Inmunología, Facultad de Medicina, Universidad de Granada, Granada):44–52. - Espinosa EE. Etiología, síntomas y tratamiento. Offarm; 2007;26 (9) 52-58..
- Centros para el Control y la Prevención de Enfermedades, Centro Nacional de Vacunación y Enfermedades Respiratorias (NCIRD). Resfrío versus influenza [Internet].
Disponible a: https://espanol.cdc.gov/flu/symptoms/coldflu.htm. - Domínguez A, Alonso J, Astray J, Baricot M, Cantón R, Castilla J, et al. [Risk factors of influenza (H1N1) 2009 hospitalization and effectiveness of pharmaceutical and nonpharmaceutical interventions in its prevention: a case-control study].
Rev Esp Salud Publica [Internet]. 2011;85(1):3–15. Disponible a:
http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S1135-57272011000100002&lng=en&nrm=iso&tlng=pt - Alfonso Galán T, Galán TA, España PC. El rol del farmacéutico en automedicación. Uso de medicamentos: análisis desde la experiencia en España.
Pharm Care España. 1999;1:157–64. - Cots JM, Alós JI, Bárcena M, Boleda X, Cañada JL, Gómez N, et al. Recomendaciones para el manejo de la faringoamigdalitis aguda del adulto. Enferm Infecc Microbiol Clin. 2016;34(9):585–94.
- Brotons, Francisco. Cerecedo J. Recomendaciones NO HACER. 2014;1–24.
Disponible a: https://www.semfyc.es/wp-content/uploads/2016/05/Doc33RecomendacionesNoHacer.pdf - Gervilla Caño J, Soler González J. Faringoamigdalitis aguda.
FMC Form Medica Contin en Aten Primaria. 2009;16(1):37.
Montserrat Puig Llobet
Licenciada en Antropología Social, Doctora en Sociología i Máster en Enfermería Psiquiátrica y Salud Mental. Experiencia en el ámbito hospitalario y de la atención primaria. Desde 2006, es profesora del Departamento de Enfermería de Salud Pública, Salud Mental y Materno-Infantil de la Escuela de Enfermería de la Universidad de Barcelona en el Grado de Enfermería, Masters oficiales y profesionalizados y Doctorado. Directora del Máster de Intervenciones Enfermeras en el Paciente Complejo de la Universidad de Barcelona.
Miembro del grupo de investigación en Enfermería Avanzada de la URV reconocido por la Generalitat de Catalunya.
Miembro del grupo de investigación ISMENTAL y de la Red Catalana de Investigación de Enfermería en Salud Mental y Adicciones reconocida por la Generalitat de Catalunya.
Miembro del Grupo Internacional de Salud Pública REDALUE.
Autora de diversos artículos científicos, capítulos de libro, aportaciones en congresos y jornadas de ámbito nacional e internacional. Participa en proyectos de investigación y dirección de diversas tesis doctorales.

Mª Carmen Moreno Arroyo
Doctora en Ciencias Enfermera y profesora del Departamento de Enfermería Fundamental y Médico-Quirúrgica de la Escuela de Enfermería de la Universidad de Barcelona en el Grado de Enfermería, Masters oficiales y profesionalizadores y Doctorado. Directora del Máster en Cuidados de Enfermería al Enfermo Crítico de la Universidad de Barcelona.
Experiencia asistencial de 12 años en Unidades de Cuidados Intensivos del Hospital Clínico de Barcelona. Miembro de la Junta de la Sociedad Española de Enfermería Intensiva y Unidades Coronarias.
Autora de diferentes publicaciones científicas y Coautora del libro de Diagnósticos Enfermeros. Revisión crítica y guía práctica y de Enfermería Clínica: cuidados Enfermeros a las personas con trastornos de salud.

Marc Fortes Bordas
Máster en Educación para la salud (UDL)
Desde mayo de 2015 está a cargo de la Dirección del proyecto Infermera virtual del Col·legi Oficial d'Infermeres i Infermers de Barcelona (COIB). Actualmente es miembro del grupo MWCB-nursing. Dinamizador de las redes sociales, donde da una visión enfermera en los medios de comunicación social que potencia la autonomía de las personas y la promoción de la salud. Fué miembro fundador del grupo Innovación y Tecnología del COIB.
Desde 2008, su actividad profesional se desarrolla en el marco de la atención primaria. Fue enfermero asistencial durante 4 años de la Unidad de Atención a domicilio del CAP Les Corts de Barcelona donde intercaló de forma pionera la atención presencial y el uso de las redes sociales donde fué responsable de estrategia 2.0. Actualmente desarrolla proyectos enfermeros en el campo de la tecnología de la información y la comunicación (TIC).
Es autor de diversas publicaciones, colabora y participa en jornadas, espacios de debate y estudios de investigación. También en docencia de post-grado para profesionales de la salud.

Ferran Sahun Lebaniegos
Licenciado en Traducción e Interpretación (UAB), postgrado en Corrección y Calidad Lingüística (UAB), y en Asesoramiento Lingüístico en los Medios Audiovisuales (UAB). Desde 2007 trabaja como profesor de catalán en el Centre de Normalización Lingüística de l’Hospitalet (CPNL) y desde 2011 colabora como lingüista en la televisión municipal Barcelona Televisión. Trabajó en la edición catalana del diario La Vanguardia.
Colabora en el proyecto Infermera virtual desde enero de 2016.


Jessica Morillas Vázquez
Enfermera de atención familiar y comunitaria desde 2003. Actualmente ejerce de enfermera de atención a adultos en EAP Pallejà.
Colaboradora del grupo de Gestión Enfermera de la Demanda del COIB y docente del curso de GID.
Docente del curso exploración física en el marco de la atención enfermera de AIFICC.


 Guardando valoración...
Guardando valoración...